Predictive biomarkers for the responsiveness of recurrent glioblastomas to activated killer cell immunotherapy
复发性胶质母细胞瘤对活化杀伤细胞免疫疗法反应性的预测生物标志物
| 期刊: | Cell and Bioscience | 影响因子: | 6.100 |
| 时间: | 2023 | 起止号: | 2023 Jan 24;13(1):17. |
| doi: | 10.1186/s13578-023-00961-4 | 研究方向: | 细胞生物学、肿瘤 |
| 疾病类型: | 胶质瘤 | 细胞类型: | 其它细胞 |
文献解析
1. 领域背景与文献引入
文献英文标题:Predictive biomarkers for the responsiveness of recurrent glioblastomas to activated killer cell immunotherapy;发表期刊:Cell & Bioscience;影响因子:未公开;研究领域:神经肿瘤学(胶质母细胞瘤免疫治疗)
胶质母细胞瘤(GBM)是成人最常见、恶性程度最高的原发性脑肿瘤,领域共识:其中位生存期不足20个月,5年生存率仅4%-5%,即使接受手术切除联合放疗、替莫唑胺化疗的标准治疗方案,仍有超过90%的患者会出现肿瘤复发,且复发后缺乏有效的治疗手段,患者预后极差。近年来,免疫治疗在黑色素瘤、非小细胞肺癌等实体瘤中取得突破性进展,但针对GBM的免疫检查点抑制剂(如CTLA-4、PD-1/PD-L1抑制剂)大型Ⅲ期临床试验均未显示出生存获益,其耐药机制涉及肿瘤自身低肿瘤突变负荷(TMB)、广泛的肿瘤内异质性,以及肿瘤微环境(TME)中存在的免疫抑制因子(如TGF-β、VEGF)、调节性T细胞(Treg)、髓源性抑制细胞(MDSCs)等,这些因素共同抑制了抗肿瘤免疫反应的激活与效应发挥。自然杀伤(NK)细胞作为固有免疫的核心细胞,可直接识别并杀伤肿瘤细胞,同时通过分泌细胞因子调节免疫微环境,成为GBM免疫治疗的新方向。前期临床研究显示,自体活化NK细胞(AKC)治疗可使部分复发性GBM患者获得长期生存,但目前缺乏能够精准预测患者对该治疗反应性的生物标志物,无法实现个体化治疗,这是当前领域亟待解决的核心问题。本研究正是针对这一空白,通过分析复发性GBM患者接受AKC治疗后的肿瘤免疫微环境特征,筛选并验证预测治疗反应的生物标志物,为GBM的精准NK细胞治疗提供理论依据与临床指导。
2. 文献综述解析
本文作者围绕GBM免疫治疗的现状与挑战,从免疫治疗类型、耐药机制及NK细胞治疗的潜力三个维度对领域内现有研究进行系统评述,明确了现有研究的优势与局限性,凸显了本研究的创新价值与必要性。
现有研究中,免疫检查点抑制剂在其他实体瘤中展现出显著的抗肿瘤活性,其优势在于可通过解除T细胞免疫耐受激活内源性抗肿瘤免疫,但针对GBM的临床试验均以失败告终,局限性主要源于GBM自身的免疫逃逸特性,包括低TMB导致肿瘤抗原不足、肿瘤细胞分泌大量免疫抑制因子、TME中免疫抑制细胞浸润等,使得免疫检查点抑制剂无法有效激活抗肿瘤免疫。NK细胞治疗的优势在于可绕过T细胞免疫耐受直接杀伤肿瘤细胞,同时能够调节TME的免疫抑制状态,前期小样本临床研究显示其在部分复发性GBM患者中具有生存获益,但局限性在于缺乏有效的生物标志物筛选适宜人群,导致治疗响应率难以提升。作者通过对比现有研究的未解决问题,指出本研究的创新点在于首次采用NanoString nCounter免疫基因表达谱分析结合机器学习模型,筛选出TNFRSF18、TNFSF4、IL12RB2三个可精准预测复发性GBM患者对AKC治疗反应性的生物标志物,并通过功能实验验证了其与免疫细胞浸润、NK细胞迁移的调控关系,填补了NK细胞治疗GBM预测标志物领域的空白,为实现个体化NK细胞治疗提供了关键工具。
3. 研究思路总结与详细解析
本研究的核心目标是筛选并验证复发性GBM患者对AKC治疗反应性的预测生物标志物,核心科学问题为肿瘤免疫微环境中哪些基因参与调控NK细胞治疗的反应性,其功能机制是什么。研究采用“临床样本队列构建→免疫基因表达谱分析→候选基因筛选与验证→功能机制研究→临床预后关联”的闭环技术路线,通过多组学分析与实验验证相结合的方法,系统解析了预测生物标志物的筛选与功能机制。
3.1 临床样本收集与分组
实验目的为建立应答者与非应答者的临床样本队列,为后续免疫微环境分析提供基础。方法细节上,研究选取12例接受AKC治疗的复发性GBM患者,根据治疗反应分为应答者(5例,生存期≥24个月)与非应答者(7例,生存期<24个月),收集患者治疗前的石蜡包埋肿瘤组织样本,由两位经过认证的病理学家通过苏木精-伊红(H&E)染色评估样本质量并确定肿瘤分析区域。结果解读显示,应答者的中位总生存期(OS)为22.5个月,中位无进展生存期(PFS)为10个月,5例应答者均存活超过2年且日常活动正常;非应答者的生存期均不足2年,治疗期间MRI显示肿瘤进展。IDH1(R132H)突变仅在1例非应答者中检测到,MGMT启动子甲基化在应答者和非应答者中分别有3例和4例。文献未提及具体实验产品,领域常规使用石蜡包埋组织样本处理试剂、病理染色试剂等。
3.2 肿瘤免疫基因表达谱分析
实验目的为对比应答者与非应答者的肿瘤免疫基因表达差异,筛选潜在的预测生物标志物。方法细节上,提取样本总RNA,采用NanoString nCounter PanCancer免疫分析面板检测730个免疫与肿瘤相关基因的表达水平;通过三步分析流程筛选候选基因:首先选取ROC曲线下面积(AUC)≥0.85的基因,其次选取与OS或PFS相关(P<0.05)的基因,最后利用随机森林模型构建预测模型并评估基因的预测重要性。结果解读显示,应答者的免疫相关基因整体表达水平显著高于非应答者,提示其肿瘤微环境呈免疫激活状态;共鉴定出35个差异表达基因(DEGs),其中33个在应答者中高表达,仅NOTCH1在非应答者中高表达;主成分分析(PCA)显示,除1例外,应答者与非应答者可通过35个DEGs明显区分。随机森林模型分析显示,TNF超家族中的TNFRSF18、TNFSF4、IL12RB2三个基因组成的模型预测性能最佳,袋外误差率为0%,敏感性与特异性均为1.0,预测准确率达100%(95% CI 73.5-100%);三个基因在应答者中的mRNA表达水平分别为非应答者的2.8倍(TNFRSF18,P=0.06)、1.7倍(TNFSF4,P=0.0014)、2.0倍(IL12RB2,P=0.06)。
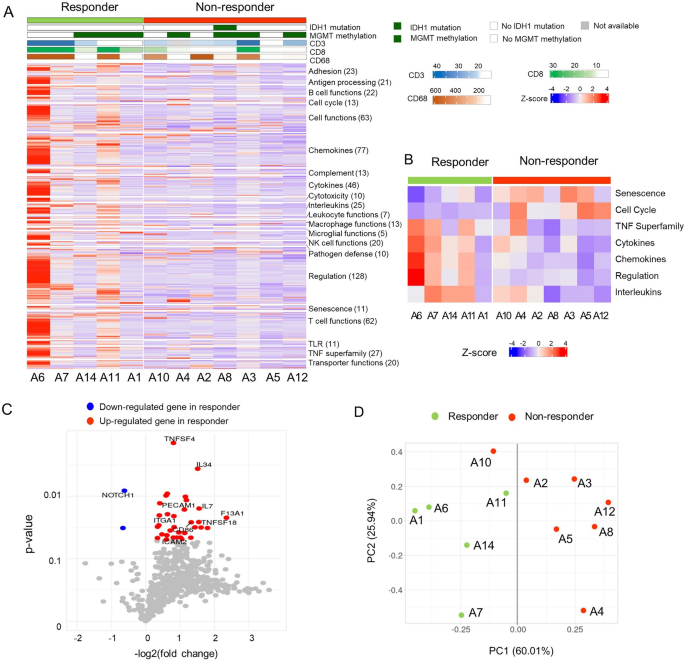
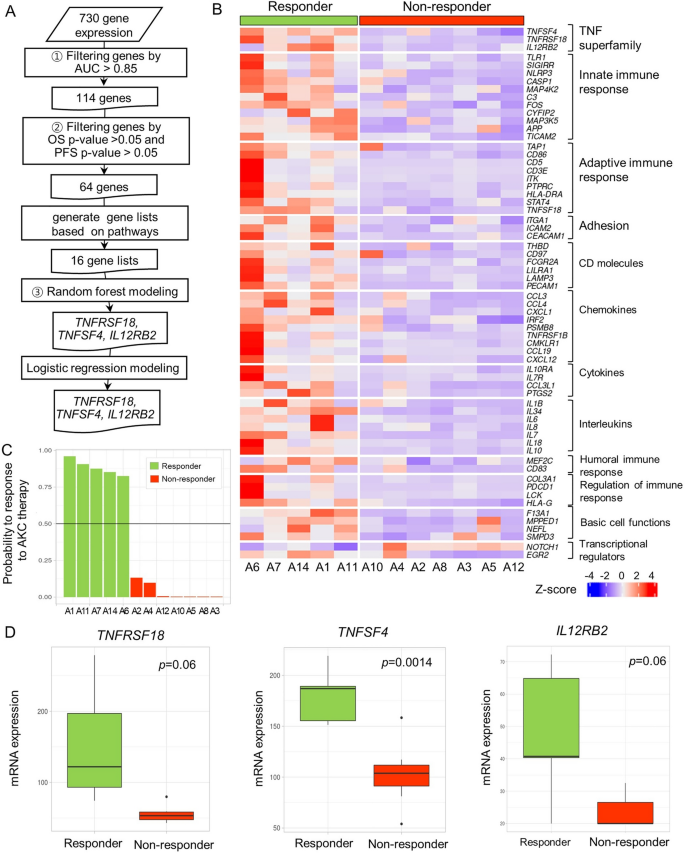
文献未提及具体实验产品,领域常规使用NanoString nCounter分析系统、RNA提取试剂盒等。
3.3 候选基因的qRT-PCR验证与临床预后关联
实验目的为验证候选基因的表达水平,并分析其与患者临床预后的关联。方法细节上,采用SuperScript™ IV VILO™ Master mix反转录RNA为cDNA,通过TaqMan™基因表达试剂盒进行qRT-PCR检测,以TBP为内参基因计算相对表达量;利用留一法交叉验证评估逻辑回归模型的预测性能;根据三个基因的中位表达水平将患者分为高表达组与低表达组,采用生存分析评估基因表达与PFS、OS的关联。结果解读显示,qRT-PCR检测结果与NanoString分析结果高度相关,Pearson相关系数分别为TNFRSF18(0.419)、TNFSF4(0.700)、IL12RB2(0.502);逻辑回归模型的预测准确率达100%(95% CI 73.54-100%),可有效区分应答者与非应答者;生存分析显示,高表达三个基因的患者PFS与OS均显著优于低表达组,其中TNFRSF18高表达组的PFS P=0.0017,OS P=0.0042;TNFSF4高表达组的PFS P=0.0017,OS P=0.0042;IL12RB2高表达组的PFS P=0.0055,OS P=0.018。
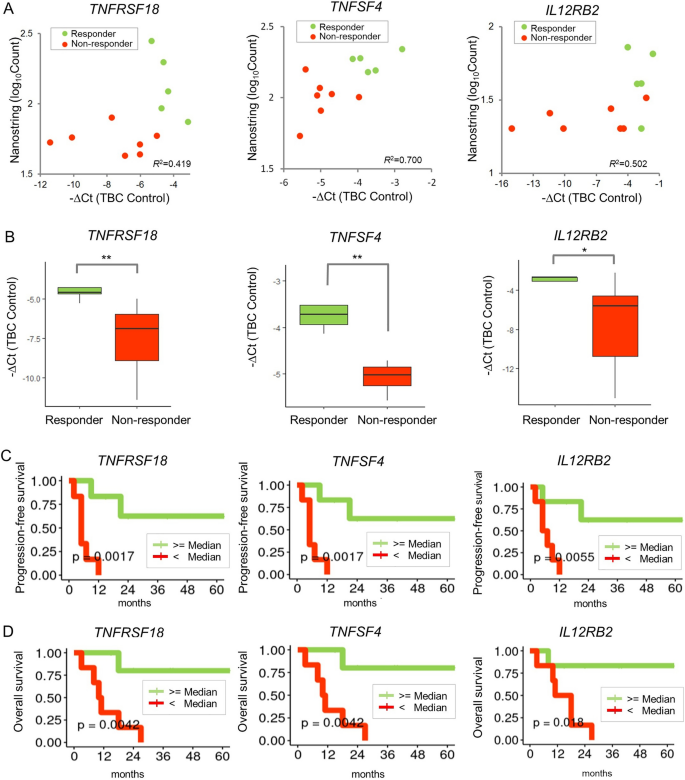
实验所用关键产品:SuperScript™ IV VILO™ Master mix(Invitrogen,Waltham,MA,USA)、TaqMan™ Gene expression assays(Applied Biosystems,Carlsbad,CA,USA)、Bio-Rad CFX96实时PCR检测系统(Bio-Rad)。
3.4 免疫组化分析肿瘤免疫细胞浸润
实验目的为分析应答者与非应答者肿瘤组织中免疫细胞的浸润差异,关联候选基因的表达与免疫微环境特征。方法细节上,对肿瘤组织样本进行免疫组化(IHC)染色,检测T细胞标志物CD3、细胞毒性T细胞标志物CD8、巨噬细胞/小胶质细胞标志物CD68的表达,采用QuPath软件分析阳性细胞的密度(个/mm²),对比应答者与非应答者的免疫细胞浸润差异。结果解读显示,应答者肿瘤组织中CD8⁺细胞毒性T细胞的平均密度为169.6±306.8个/mm²,是非应答者(14.62±12.2个/mm²)的11.5倍,尽管因样本量较小差异无统计学意义(P=0.32),但CD8⁺细胞密度的ROC曲线AUC为0.91,以19.225为截断值时,敏感性为0.8,特异性为0.86,可有效预测治疗反应;应答者肿瘤组织中CD68⁺巨噬细胞/小胶质细胞的平均密度为621.2±684.7个/mm²,是非应答者(279.5±198.1个/mm²)的2.2倍,差异同样无统计学意义(P=0.33);应答者中CD8⁺与CD68⁺细胞的密度高度相关(Pearson相关系数=0.95,P=0.013),提示这些免疫细胞在应答者的肿瘤微环境中存在密切相互作用,而在非应答者中无此相关性。
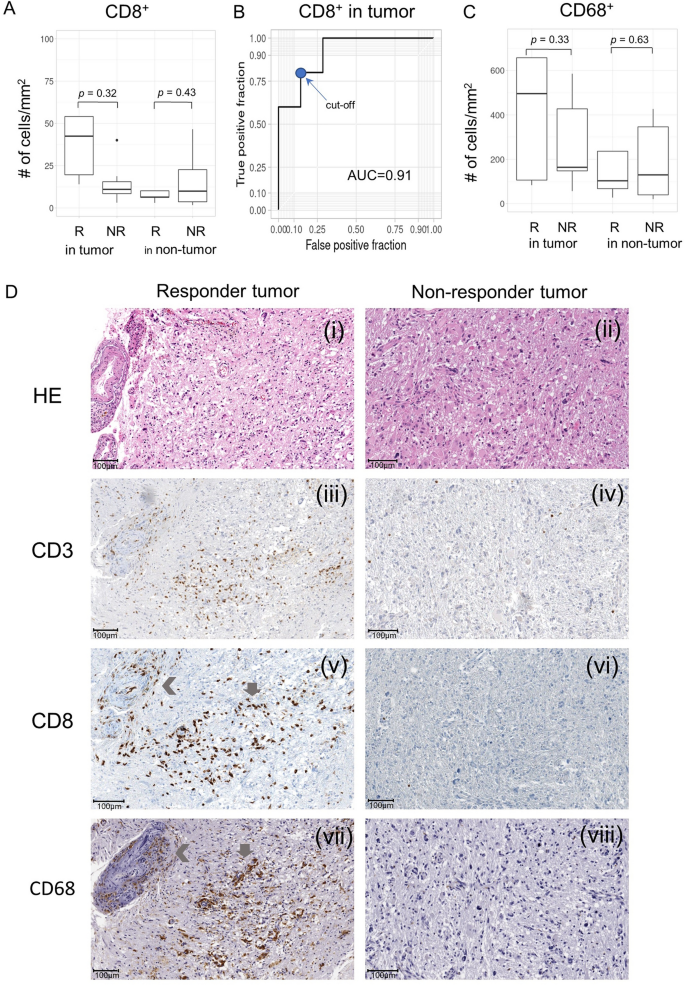
实验所用关键产品:CD3(2GV6)、CD8(SP57)、CD68(KP-1)抗体(Roche Diagnostics International AG,Rotkreuz,Switzerland)、VENTANA BechMark ULTRA全自动染色仪(Roche Diagnostics International AG)、Leica APERIO AT2数字切片扫描仪(Leica Biosystems,Nussloch,Germany)、QuPath图像分析软件。
3.5 候选基因与免疫细胞标志物的关联分析
实验目的为明确候选基因在免疫细胞中的来源及功能关联,解析其调控免疫微环境的机制。方法细节上,分析三个候选基因与44个免疫细胞标志物基因的表达相关性,采用Pearson相关系数评估应答者与非应答者中的关联差异。结果解读显示,应答者中TNFRSF18(GITR)与T细胞、Treg细胞、NK细胞、树突状细胞的标志物高度相关,提示其广泛参与多种免疫细胞的功能调控;TNFSF4(OX40L)与M2巨噬细胞标志物(CD206、CD163)相关,提示其与巨噬细胞的极化与功能有关;IL12RB2与NK细胞标志物CD56相关,提示其参与NK细胞的功能调控;而在非应答者中,三个候选基因与免疫细胞标志物无明确相关性,进一步说明这些基因的功能仅在免疫激活的微环境中发挥作用。
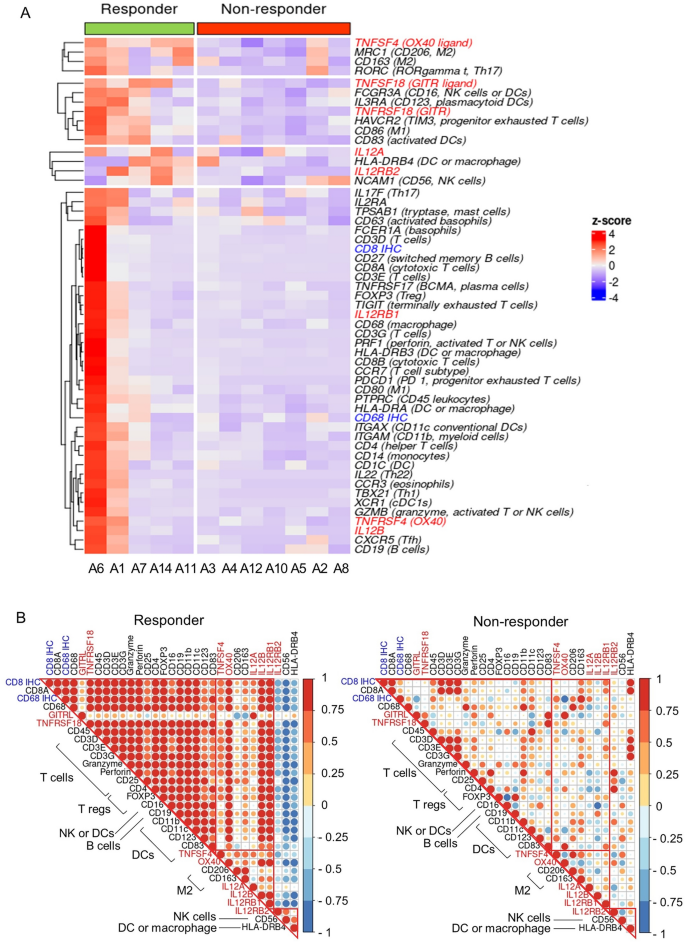
实验所用关键产品:无额外实验产品,基于NanoString基因表达数据与免疫组化结果进行生物信息学分析。
3.6 Transwell迁移实验验证候选基因对NK细胞迁移的影响
实验目的为验证候选基因表达对NK细胞向肿瘤细胞迁移的调控作用,解析其促进NK细胞治疗反应的功能机制。方法细节上,采用Transwell小室(8μm孔径)构建体外迁移模型,下室接种U87MG胶质母细胞瘤细胞或U87MG+T细胞,上室接种CFSE标记的NK细胞;使用特异性抗体阻断T细胞上的TNFSF4、TNFRSF18、IL12RB2表达,培养8h后通过细胞计数仪统计迁移至下室的NK细胞比例;同时通过流式细胞术检测T细胞与U87MG细胞上三个候选基因的表达水平。结果解读显示,活化T细胞高表达三个候选基因,其中TNFSF4的阳性率为62.29%,TNFRSF18为63.49%,IL12RB2为69.59%;阻断T细胞上的TNFSF4表达后,NK细胞向肿瘤细胞的迁移比例显著降低至26.9%±2.0%(P=0.027),阻断TNFRSF18与IL12RB2后迁移比例分别为42.1%±9.6%(P=0.195)和37.8%±9.6%(P=0.146),提示三个基因尤其是TNFSF4可促进NK细胞向肿瘤微环境迁移,增强NK细胞的抗肿瘤作用。
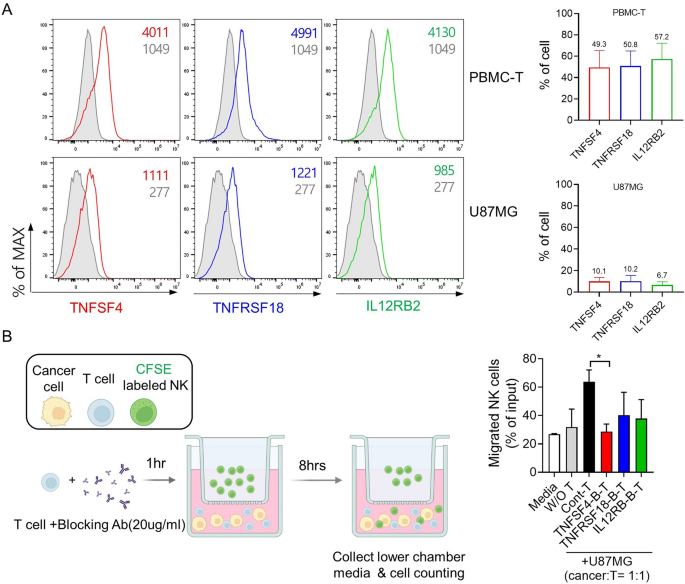
实验所用关键产品:抗TNFSF4-PE、抗TNFRSF18-PE、抗IL12RB2-PE抗体(BioLegend,San Diego,CA,USA)、CytoFLEX流式细胞仪(Beckman Coulter,Brea,CA,USA)、Transwell小室(SPL life science,Pocheon,Korea)、CFSE(Thermo Fisher Scientific,Waltham,USA)、阻断抗体(R&D Systems,Minneapolis,MN,USA)。
4. Biomarker研究及发现成果解析
本研究通过系统的筛选与验证流程,鉴定出TNFRSF18、TNFSF4、IL12RB2三个可预测复发性GBM患者对AKC治疗反应性的生物标志物,明确了其筛选逻辑、验证方法及功能机制,为复发性GBM的精准NK细胞治疗提供了关键的生物标志物工具。
Biomarker定位方面,三个基因均属于TNF超家族成员,筛选逻辑为:首先通过NanoString nCounter免疫基因表达谱分析对比应答者与非应答者的基因表达差异,然后通过三步筛选流程(AUC≥0.85、生存分析P<0.05、随机森林模型)确定候选基因,最后通过qRT-PCR、免疫组化、Transwell迁移实验进行验证与功能解析。研究过程详述显示,Biomarker来源于复发性GBM患者治疗前的肿瘤组织样本,验证方法包括转录组分析、定量PCR、免疫组化及功能细胞实验;特异性与敏感性方面,三个基因联合的随机森林模型预测准确率为100%(95% CI 73.5-100%),逻辑回归模型的预测准确率同样为100%(95% CI 73.54-100%),可精准区分应答者与非应答者;CD8⁺细胞密度的ROC曲线AUC为0.91,具有较高的预测价值。核心成果提炼显示,三个基因可作为复发性GBM患者对AKC治疗反应性的有效预测生物标志物,高表达患者的PFS与OS均显著优于低表达患者(所有关联分析P<0.05);创新性在于首次发现这三个基因联合可精准预测NK细胞治疗的反应性,且揭示其通过促进NK细胞向肿瘤微环境迁移、调节免疫细胞浸润发挥功能;统计学结果显示,TNFSF4在应答者中的表达显著高于非应答者(P=0.0014),三个基因的表达均与患者预后显著相关(P<0.05),研究样本量n=12(应答者n=5,非应答者n=7)。推测:未来可通过扩大样本量验证这些生物标志物的临床应用价值,同时基于这些基因开发靶向药物,进一步增强NK细胞治疗的疗效。
特别声明
1、本页面内容包含部分的内容是基于公开信息的合理引用;引用内容仅为补充信息,不代表本站立场。
2、若认为本页面引用内容涉及侵权,请及时与本站联系,我们将第一时间处理。
3、其他媒体/个人如需使用本页面原创内容,需注明“来源:[生知库]”并获得授权;使用引用内容的,需自行联系原作者获得许可。
4、投稿及合作请联系:info@biocloudy.com。