1. 领域背景与文献引入
文献英文标题:Risk factors for immune checkpoint inhibitor-induced colitis in a large multi-center cohort;发表期刊:Cancer Immunology, Immunotherapy;影响因子:未公开;研究领域:肿瘤免疫治疗不良反应。
肿瘤免疫治疗领域中,免疫检查点抑制剂(ICIs)通过靶向程序性死亡-1(PD-1)、细胞毒性T淋巴细胞抗原-4(CTLA-4)等免疫调控通路,显著提升了黑色素瘤、肾细胞癌等多种癌症患者的生存预后,已成为肿瘤治疗的核心方案之一。然而,约40%的患者会发生免疫相关不良反应(irAEs),其中胃肠道相关不良反应占比达12.5%,免疫检查点抑制剂诱导结肠炎(CIC)是最常见且严重的胃肠道irAEs之一,可导致患者住院、接受额外免疫抑制治疗甚至死亡,严重影响患者生活质量与治疗结局。
当前领域已识别出部分CIC风险因素,如ICI类型(抗CTLA-4治疗风险高于抗PD-1/L1)、联合治疗、女性性别、年轻年龄、非甾体类抗炎药(NSAIDs)及抗生素使用等,但既往研究多基于单中心数据与同质化人群,外推性有限,且未采用纵向建模技术分析时变暴露因素对CIC风险的影响,存在时长偏倚,无法准确估计时变因素的总效应。因此,开展多中心大样本的纵向研究,全面识别CIC的风险因素,对优化患者筛选、制定早期干预策略、改善患者结局具有重要学术价值,同时也可为CIC及特发性炎症性肠病(IBD)的病理生理机制研究提供新线索。
2. 文献综述解析
作者对领域内现有研究按研究设计的局限性进行分类,将现有研究分为单中心横断面研究与缺乏纵向分析的研究两类。现有研究的关键结论包括抗CTLA-4单药治疗的CIC风险显著高于抗PD-1/L1治疗,联合治疗风险高于单药治疗,女性、年轻患者的CIC风险相对较高,NSAIDs与抗生素使用会增加CIC风险;技术方法优势在于初步建立了CIC风险因素的临床关联,为临床决策提供了基础参考,但局限性明显,多数研究采用单中心数据,人群同质化程度高,研究结果的外推性不足,且未利用时变Cox回归等纵向建模技术,无法处理临床决策的时序性,存在时长偏倚,对时变暴露因素的总效应估计不准确。
本研究的创新价值在于首次采用多中心大样本电子健康记录(EHR)数据,结合LASSO时变Cox回归进行特征选择,再通过时变Cox回归分析时变暴露因素对CIC风险的总效应,解决了既往研究的时长偏倚问题;同时纳入了基于炎症性肠病研究的广泛潜在风险因素,扩大了风险因素的覆盖范围,识别出胃食管反流病(GERD)、胆胰疾病等既往未被广泛关注的CIC风险因素,为CIC的风险分层与早期干预提供了更全面的依据,弥补了现有研究在研究设计与风险因素覆盖上的不足。
3. 研究思路总结与详细解析
本研究的整体框架为:以明确接受ICI治疗的癌症患者发生CIC的风险因素为研究目标,核心科学问题是时变暴露因素对CIC风险的影响及不同ICI类型、患者特征与CIC的关联,技术路线遵循“队列构建→特征选择→风险效应估计→稳健性验证”的闭环逻辑,通过多中心数据与纵向建模技术提升研究结果的可靠性与外推性。
3.1 多中心队列构建与数据预处理
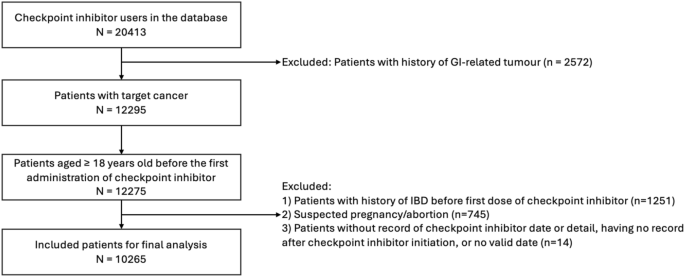
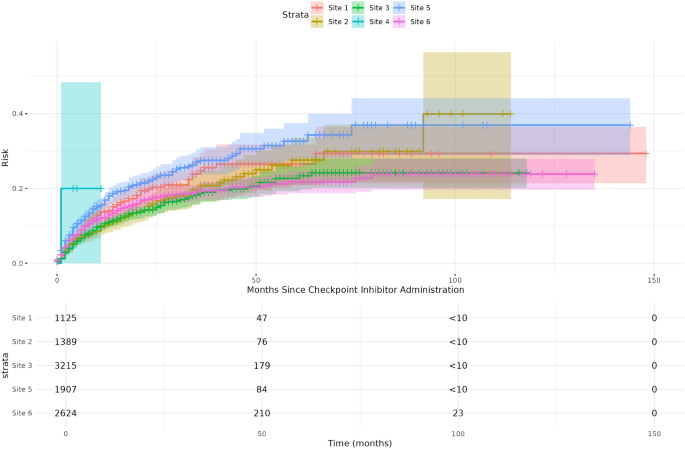
实验目的是构建具有代表性的多中心队列,确保数据质量以支持后续统计分析。方法细节:研究纳入2012年1月至2025年3月加州大学6个医疗中心的去标识化电子健康记录数据,纳入标准为18岁以上、接受ICI治疗的皮肤癌、肺癌、肾细胞癌或头颈部癌患者,排除既往有炎症性肠病、胃肠道肿瘤史、研究期间妊娠或流产的患者;将数据压缩为月度记录,采用末次观察结转法处理累积ICI给药次数与诊断数据,时变BMI采用个体线性插值法填补,其余协变量用随机森林法填补,整体数据缺失率低于3%。结果解读:最终队列包含10265例患者,其中39.4%为女性,中位年龄68.8岁,中位随访时间7个月,11.2%的患者在随访期间发生结肠炎,26.9%的患者发生竞争事件(死亡、治疗中断、非胃肠道相关不良反应导致的治疗终止等),队列人群具有多样性,数据缺失率低,为后续分析提供了可靠基础。
文献未提及具体实验产品,领域常规使用电子健康记录数据处理软件、R语言统计分析包等工具。
3.2 风险因素特征选择与统计分析
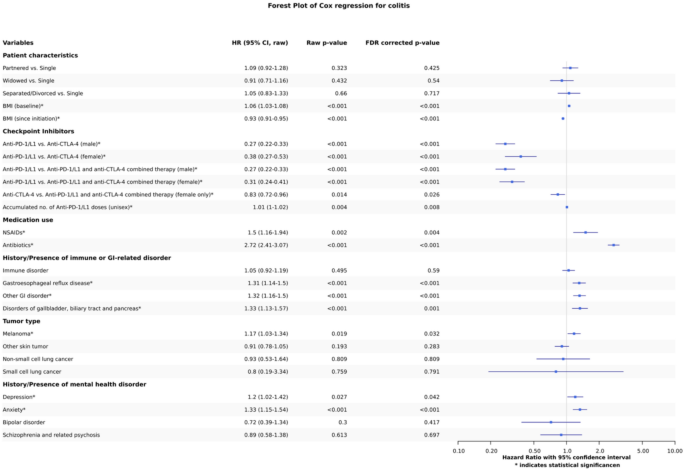
实验目的是筛选与CIC风险相关的潜在因素,并准确估计各因素的风险效应。方法细节:首先在加州大学旧金山分校(UCSF)中心数据仓库的数据集上采用LASSO时变Cox回归进行特征选择,排除加州大学数据发现平台(UCDDP)数据集中缺失率超过10%的特征;随后在UCDDP多中心数据集上采用时变Cox回归估计各预测因素的风险比(HR),采用错误发现率(FDR)校正P值,显著性阈值设为α=0.05;同时拟合竞争事件的时变Cox回归,验证保护效应是否由竞争事件导致;事后分析通过比较含机构变量与不含机构变量的模型,评估不同机构间的结果差异,进一步分析“其他胃肠道疾病”类别下的具体驱动诊断。结果解读:从46个候选特征中筛选出25个有效特征,最终13个特征(含1个交互项)经FDR校正后具有统计学意义,其中抗生素与ICI联用是最强的风险因素,HR为2.72(95%CI:2.41-3.07,n=10265,P<0.05);基线BMI每增加1单位,CIC风险增加6%(HR=1.06,95%CI:1.03-1.08,n=10265,P<0.05),ICI治疗后时变BMI每增加1单位,CIC风险降低7%(HR=0.93,95%CI:0.91-0.95,n=10265,P<0.05);抗PD-L1治疗的CIC风险显著低于抗CTLA-4单药与联合治疗,且存在性别与ICI类型的交互作用,女性患者中抗CTLA-4单药治疗的CIC风险低于联合治疗;NSAIDs使用、GERD、其他胃肠道疾病、胆胰疾病、黑色素瘤、焦虑和抑郁均会增加CIC风险,HR分别为1.50(95%CI:1.16-1.94,n=10265,P<0.05)、1.31(95%CI:1.14-1.50,n=10265,P<0.05)、1.32(95%CI:1.16-1.50,n=10265,P<0.05)、1.33(95%CI:1.13-1.57,n=10265,P<0.05)、1.17(95%CI:1.03-1.34,n=10265,P<0.05)、1.33(95%CI:1.15-1.54,n=10265,P<0.05)、1.20(95%CI:1.02-1.42,n=10265,P<0.05)。事后分析显示不同机构间的风险比变化范围为-3.03%至2.66%,结果具有稳健性;“其他胃肠道疾病”类别中,肠道血管疾病的结肠炎发生率最高,达33.33%(n=18,P<0.05),其次为肠道脓肿/穿孔/瘘管/溃疡,发生率为25.58%(n=43,P<0.05)。
文献未提及具体实验产品,领域常规使用R语言的glmnet、biostat3等统计分析包。
4. Biomarker研究及发现成果解析
本研究聚焦临床特征类Biomarker,筛选与验证逻辑为:基于炎症性肠病研究确定46个潜在风险因素候选者→通过LASSO时变Cox回归筛选有效特征→在多中心队列中采用时变Cox回归验证特征与CIC风险的关联。
Biomarker来源为患者的电子健康记录数据,涵盖人口统计学特征、用药史、诊断史、ICI给药细节等临床信息;验证方法采用时变Cox回归分析,结合FDR校正评估统计学显著性,同时通过竞争事件分析验证结果的可靠性;各Biomarker的特异性与敏感性未直接报告,但风险效应数据明确,如抗生素联用的HR为2.72(95%CI:2.41-3.07,n=10265,P<0.05),基线BMI的HR为1.06(95%CI:1.03-1.08,n=10265,P<0.05),时变BMI的HR为0.93(95%CI:0.91-0.95,n=10265,P<0.05)。
核心成果提炼:首次在多中心大队列中证实了BMI对CIC风险的双向影响,基线高BMI增加CIC风险,治疗后BMI升高降低风险,提示BMI可作为CIC的动态监测指标;同时发现GERD、胆胰疾病等既往未被广泛关注的胃肠道疾病是CIC的风险因素,抗生素联用是最强的风险因素,HR为2.72(n=10265,P<0.05);这些临床Biomarker可用于患者分层,为高风险患者制定个性化监测与干预策略提供依据,创新性在于采用纵向建模技术解决了时长偏倚问题,扩大了风险因素的覆盖范围,为CIC的病理生理机制研究提供了新线索,提示ICI可能触发具有胃肠道易感性人群的结肠炎发生。