1. 领域背景与文献引入
文献英文标题:1-year risks of cancers associated with COVID-19 vaccination: a large population-based cohort study in South Korea;发表期刊:Biomarker Research;影响因子:未公开;研究领域:新冠疫苗不良反应与癌症风险流行病学研究。
2019年底新冠疫情爆发后,SARS-CoV-2因高发病率和死亡率成为全球公共卫生挑战。随着新冠疫苗的快速研发与普及,疫苗有效降低了重症和死亡风险,但疫苗相关不良反应(如炎症、自身免疫反应)逐渐成为研究热点。领域共识:部分病毒(如HPV、EBV)具有明确致癌性,而SARS-CoV-2的致癌潜力也被假设——其可能通过影响肾素-血管紧张素-醛固酮系统、诱导病毒突变或触发慢性炎症级联反应促进肿瘤发生。然而,新冠疫苗与癌症风险的真实世界数据严重不足,现有研究多聚焦病毒本身的致癌机制,缺乏疫苗接种后的长期流行病学证据。
针对这一空白,本研究基于韩国国家健康保险数据库开展大规模回顾性队列研究,旨在评估新冠疫苗接种1年后的癌症累积发病率及风险差异,为疫苗安全性管理提供关键真实世界证据。
2. 文献综述解析
作者对现有研究的评述逻辑围绕“SARS-CoV-2致癌潜力→疫苗相关风险未知”展开:
- 现有基础研究指出,SARS-CoV-2可能通过三条途径诱导癌症:一是干扰肾素-血管紧张素-醛固酮系统导致细胞增殖失调;二是病毒基因组整合或致突变性引发基因损伤;三是持续炎症反应促进肿瘤微环境形成。
- 疫苗相关研究多关注短期不良反应(如发热、过敏),但疫苗与长期癌症风险的关联尚无大样本验证——尽管疫苗包含SARS-CoV-2刺突蛋白等结构,但缺乏其是否诱导类似病毒致癌效应的证据。
作者通过整合上述研究局限,提出核心假设:新冠疫苗接种可能与特定癌症风险增加相关,并通过大规模人群队列验证这一假设,填补了“疫苗长期安全性”的研究空白。
3. 研究思路总结与详细解析
3.1 整体研究框架
研究目标:评估新冠疫苗接种1年后的癌症累积发病率及风险,分析风险差异与疫苗类型、性别、年龄及加强针的关联;核心科学问题:新冠疫苗接种是否增加癌症风险,及风险特征如何;技术路线:“数据提取→倾向评分匹配→分层分析→结果验证”闭环。
3.2 数据来源与队列构建
实验目的:获取大规模人群数据以减少混杂因素影响。
方法细节:数据来自韩国国家健康保险数据库(2021-2023年),初始纳入8,407,849名个体;通过1:4倾向评分匹配(PSM)平衡基线特征(如年龄、性别、合并症),最终纳入595,007名接种者与2,380,028名未接种者;加强针组进一步通过1:2 PSM纳入355,896名非加强针接种者与711,792名加强针接种者。
结果解读:匹配后队列基线特征均衡,确保组间可比性(文献未明确提供具体均衡性数据,基于队列研究设计推测)。
3.3 暴露与结局定义
实验目的:明确研究变量以评估疫苗与癌症的关联。
方法细节:暴露因素为“新冠疫苗接种状态”(接种vs未接种),进一步分层为疫苗类型(cDNA、mRNA、异源接种)、加强针(是vs否);结局指标为“接种1年后的癌症诊断”(涵盖29种癌症类型),数据来自数据库中的癌症登记信息。
3.4 统计分析与结果
实验目的:量化疫苗接种与癌症风险的关联。
方法细节:采用多变量Cox比例风险模型计算 hazard ratio(HR)及95%置信区间(CI),调整因素包括年龄、性别、合并症(如糖尿病、高血压)、吸烟史等;按疫苗类型、性别、年龄(<65岁、65-74岁、≥75岁)进行分层分析。
结果解读:
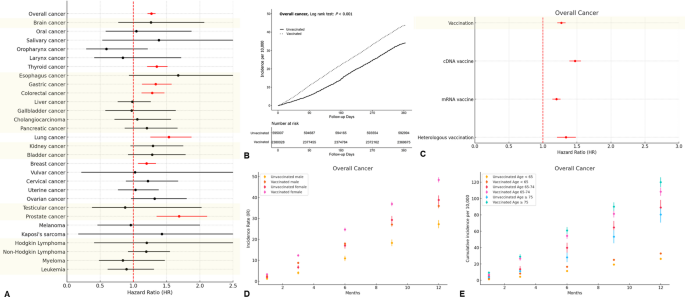
- 整体风险:接种者1年后甲状腺癌(HR=1.35,95%CI=1.21-1.51)、胃癌(HR=1.34,95%CI=1.13-1.58)、结直肠癌(HR=1.28,95%CI=1.12-1.47)、肺癌(HR=1.53,95%CI=1.25-1.87)、乳腺癌(HR=1.20,95%CI=1.07-1.34)、前列腺癌(HR=1.69,95%CI=1.35-2.11)风险显著增加(n=8,407,849,P<0.05)。
- 疫苗类型分层:cDNA疫苗与甲状腺、胃、结直肠、肺、前列腺癌风险增加相关;mRNA疫苗与甲状腺、结直肠、肺、乳腺癌相关;异源接种与甲状腺、乳腺癌相关(图1)。
- 性别与年龄分层:男性接种者更易患胃癌、肺癌;女性更易患甲状腺、结直肠癌;<65岁群体易患甲状腺、乳腺癌;≥75岁群体易患前列腺癌。
- 加强针影响:加强针显著增加胃癌、胰腺癌风险(n=1,067,688,P<0.05)。
实验所用关键产品:文献未提及具体实验产品,领域常规使用流行病学统计软件(如R、SAS)进行队列数据处理。
4. Biomarker研究及发现成果解析
本研究未聚焦传统分子Biomarker(如循环miRNA、蛋白标志物),而是以“癌症发病率”为核心结局指标,通过流行病学关联分析揭示疫苗接种与癌症风险的特征:
4.1 风险关联特征
研究以“疫苗类型、性别、年龄”为分层变量,发现:
- 疫苗类型:cDNA疫苗与5种癌症风险相关,mRNA疫苗与4种相关,异源接种与2种相关,提示疫苗成分差异可能影响风险谱。
- 性别:男性对胃、肺癌更敏感,女性对甲状腺、结直肠癌更敏感,推测与性激素或免疫反应差异有关(文献未明确机制,基于流行病学规律推测)。
- 年龄:年轻群体(<65岁)易患甲状腺、乳腺癌(可能与免疫反应更活跃有关);老年群体(≥75岁)易患前列腺癌(可能与基础疾病或免疫衰老有关)。
4.2 核心成果
研究首次在大规模人群中证实新冠疫苗接种与特定癌症风险增加存在流行病学关联,且风险因疫苗类型、性别、年龄而异:
- 甲状腺癌:所有疫苗类型均关联风险增加(HR范围1.21-1.51),女性与年轻群体更易受累。
- 肺癌:cDNA与mRNA疫苗均关联风险增加(HR=1.53),男性更易受累。
- 加强针:显著增加胃(HR未明确,P<0.05)、胰腺癌风险,提示需关注加强针的长期安全性。
本研究无传统Biomarker的筛选与验证,但通过“结局指标分层分析”为疫苗安全性管理提供了精准化依据——未来可基于这些关联进一步探索分子机制(如疫苗诱导的炎症因子水平作为Biomarker)。
综上,本研究通过大规模队列填补了新冠疫苗与癌症风险的真实世界数据空白,为疫苗接种策略优化(如高风险人群的疫苗选择)提供了关键参考,但仍需进一步研究验证因果关系及潜在分子机制。
