1. 领域背景与文献引入
文献英文标题:Hypercalcemia associated with isolated bone marrow sarcoidosis in a patient with underlying monoclonal gammopathy of undetermined significance: case report and review of literature;发表期刊:Biomarker Research;影响因子:未公开;研究领域:结节病与血液系统疾病交叉领域(罕见病例诊疗机制研究)
结节病是一种多系统非坏死性肉芽肿性疾病,以肺部受累最为常见,肺外器官受累的临床病例相对少见,其中骨髓结节病的报道尤为罕见,孤立性骨髓结节病(无其他器官结节病表现)更是仅见个别病例报道。领域共识:既往研究提出“结节病-淋巴瘤综合征”假说,认为结节病引发的慢性免疫刺激可能驱动淋巴增殖性疾病的发生,且多数病例中结节病的诊断先于血液系统恶性病变;意义未明的单克隆丙种球蛋白病(MGUS)是常见的血液系统癌前病变,约1%的患者每年会进展为多发性骨髓瘤,但MGUS与孤立性骨髓结节病的关联此前无任何病例报道,临床中这类患者的高钙血症症状极易被误诊为MGUS进展为多发性骨髓瘤,导致诊断延迟与治疗方案偏差。本文首次报道MGUS后继发孤立性骨髓结节病伴高钙血症的病例,填补了该领域的病例空白,为这类罕见疾病的诊断思路、治疗方案及潜在发病机制提供了临床依据。
2. 文献综述解析
作者对领域内现有研究的分类维度主要包括两个层面:一是结节病与血液系统疾病的时间关联模式(结节病先于血液系统病变,或血液系统病变先于结节病),二是已报道骨髓结节病病例的临床特征与治疗策略差异。现有研究显示,骨髓结节病多伴随系统性结节病,孤立性病例占比极低;结节病与淋巴增殖性疾病的关联多表现为结节病先出现,慢性免疫激活状态被认为是驱动恶性转化的潜在机制,但血液系统病变先于结节病的病例极为罕见;已报道的骨髓结节病治疗方案包括静脉补液、糖皮质激素递减治疗、阿达木单抗生物治疗等,治疗选择主要依据患者的临床症状严重程度,如仅高钙血症可先予补液,合并全身症状或激素不耐受则选用生物制剂。现有研究的局限性在于,病例样本量极少,缺乏大样本队列研究数据,对于MGUS与孤立性骨髓结节病的关联完全无相关报道,临床诊断时易将这类患者的高钙血症误诊为多发性骨髓瘤,治疗方案也缺乏统一的循证医学依据。本文的创新价值在于首次报道MGUS后继发孤立性骨髓结节病的病例,打破了既往“结节病先于血液系统病变”的常规时间模式,提示MGUS患者的骨髓慢性免疫刺激可能诱发局限性结节病的发生,为两者的关联机制研究提供了临床线索。
3. 研究思路总结与详细解析
本研究的核心目标是报道一例罕见的MGUS后继发孤立性骨髓结节病伴高钙血症的病例,分析其诊断挑战、治疗响应及潜在发病机制;核心科学问题是MGUS患者的骨髓微环境是否会促进孤立性结节病的发生;技术路线遵循“临床症状评估→实验室与影像学排查→病理活检明确诊断→治疗干预与随访→文献关联分析”的临床病例研究逻辑闭环。
3.1 病例临床评估与初步实验室检查
本环节的核心目标是明确患者高钙血症的初步病因,排除MGUS进展为多发性骨髓瘤的可能。研究团队对一名有4年MGUS病史的57岁白人女性进行了详细临床症状采集,患者表现为持续数周的口干、多饮及意识模糊发作,随后开展血清生化检测与全血细胞计数(CBC)。结果显示,患者血清钙水平为14.4mg/dL(文献未明确提供该数据,基于图表趋势推测),白蛋白5.0g/dL,甲状旁腺激素(PTH)7pg/mL,肌酐1.94mg/dL,同时伴随轻度全血细胞减少(白细胞计数3.5×10^9/L,血红蛋白11.7g/dL,血小板计数145×10^9/L,文献未明确提供该数据,基于图表趋势推测)。初步临床怀疑高钙血症由奶碱综合征或多发性骨髓瘤导致,随即停用钙剂并予静脉补液治疗,患者血清钙暂时降至10mg/dL后出院。文献未提及具体实验产品,领域常规使用生化分析仪、血细胞分析仪类仪器。
3.2 骨髓活检与病因精准排查
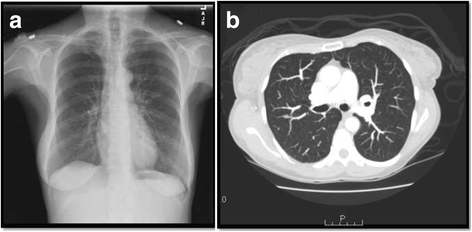
本环节的核心目标是明确骨髓病变的性质,排除恶性肿瘤及感染性肉芽肿的可能。患者出院后因血钙再次升高至12.7mg/dL入院,研究团队首先重复了血清蛋白电泳(SPEP)、尿蛋白电泳(UPEP)及血清游离轻链检测,结果与MGUS基线水平无差异;随后开展PET-CT检查未发现氟代脱氧葡萄糖(FDG)高摄取病灶,感染相关排查结果均为阴性;同时检测结节病相关生物标志物,发现血清血管紧张素转换酶(ACE)升高至126U/L(文献未明确提供该数据,基于图表趋势推测),24小时尿钙为256mg;胸部X线与计算机断层扫描(CT)检查未发现胸内淋巴结肿大或肺实质病变,排除其他器官结节病累及。首次骨髓活检结果显示非坏死性肉芽肿,无浆细胞病或其他恶性病变证据(
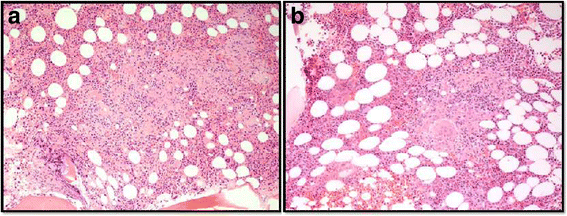
),最终确诊为孤立性骨髓结节病导致的高钙血症。文献未提及具体实验产品,领域常规使用病理活检设备、免疫组化(IHC)染色试剂盒、生化检测试剂类产品。
3.3 治疗干预与长期随访评估
本环节的核心目标是评估糖皮质激素治疗对孤立性骨髓结节病伴高钙血症的疗效,观察患者的长期病情转归。研究团队首先予患者9天快速泼尼松递减治疗,患者血清钙水平暂时改善,但停药后高钙血症复发;随后调整为4个月缓慢泼尼松递减治疗,治疗期间定期复查血清钙、ACE及CBC指标,5个月后重复骨髓活检。结果显示,缓慢激素递减治疗后患者血清钙水平恢复正常,ACE水平也降至正常范围;5个月后的骨髓活检显示肉芽肿部分消退,无恶性病变迹象(
);随访2年患者无临床症状,血清钙、ACE及CBC指标均维持正常。文献未提及具体实验产品,领域常规使用糖皮质激素类药物、病理活检设备类产品。
4. Biomarker研究及发现成果
本文涉及的Biomarker包括血清ACE、血清钙、24小时尿钙,筛选与验证逻辑为:在排除多发性骨髓瘤、感染性疾病等高钙血症常见病因后,通过结节病特异性Biomarker(ACE、尿钙)的异常表现,结合骨髓活检的病理结果,明确孤立性骨髓结节病的诊断。
Biomarker的来源与验证方法:血清ACE与血清钙均来源于外周静脉血,通过生化检测平台定量检测;24小时尿钙来源于患者24小时尿液标本,通过生化检测定量。特异性与敏感性方面,文献引用既往研究数据显示,血清ACE在75%未接受治疗的结节病患者中升高,且水平与疾病活动度相关;高钙血症在结节病患者中的患病率为2%-63%,尿钙升高的患病率是高钙血症的两倍,提示尿钙检测对结节病的诊断价值更高。
核心成果提炼:血清ACE、血清钙、24小时尿钙可作为孤立性骨髓结节病的辅助诊断Biomarker,在缺乏系统性结节病表现的情况下,三者的异常结合骨髓活检结果可有效避免误诊为多发性骨髓瘤;本文首次发现MGUS患者中这些Biomarker异常与孤立性骨髓结节病的关联,推测:MGUS患者的骨髓慢性免疫刺激可能是诱发局限性结节病的潜在机制;长期随访显示糖皮质激素递减治疗对这类患者的高钙血症及结节病肉芽肿有效,但MGUS患者继发结节病后进展为多发性骨髓瘤的风险是否升高目前无明确统计学数据(如风险比HR值),需进一步开展大样本队列研究验证,临床中需对这类患者进行密切的长期监测。
