1. 领域背景与文献
文献英文标题:Mass cytometry uncovers distinct blood myeloid phenotypes linked to clinical responses during gastric cancer chemoimmunotherapy;发表期刊:Cancer Immunology, Immunotherapy;影响因子:未公开;研究领域:胃癌免疫治疗。
领域共识:胃癌是全球高发的消化系统恶性肿瘤,晚期患者5年生存率不足10%,临床治疗需求迫切。2021年CheckMate-649研究首次证实免疫检查点抑制剂联合化疗可显著延长晚期胃癌患者总生存期,标志着该方案成为晚期胃癌一线治疗标准,是领域发展的关键节点。当前研究热点聚焦于免疫治疗应答预测标志物的开发,现有常用的程序性死亡受体-配体1表达作为单一标志物,预测效能不足,无法精准筛选获益人群;同时肿瘤组织活检存在取样创伤大、无法动态监测免疫变化的局限性,因此非侵入性的外周血免疫标志物开发成为核心研究方向。目前领域未解决的核心问题包括:外周血免疫细胞的动态变化与肿瘤组织免疫微环境重塑的关联机制尚不明确,缺乏可早期预测化疗免疫治疗应答的非侵入性生物标志物,难以实现治疗过程中的动态疗效评估。
本研究针对上述研究空白,通过动态监测晚期胃癌患者接受帕博利珠单抗联合卡培他滨/奥沙利铂方案治疗过程中外周血免疫细胞的变化特征,联合配对肿瘤组织的单细胞测序数据,探索与临床应答相关的外周血免疫标志物,为胃癌化疗免疫治疗的患者分层与疗效预测提供新的非侵入性检测指标,具有重要的临床转化价值。
2. 文献综述解析
作者对现有研究的评述主要按“肿瘤组织免疫标志物”和“外周血免疫标志物”两个维度进行分类梳理,系统总结了领域内的研究进展与局限性。
现有研究的支持结论包括:肿瘤组织中的免疫细胞浸润特征,如CD8+T细胞、肿瘤相关巨噬细胞的表型与比例,可有效预测胃癌免疫治疗的应答与患者预后;外周血中的记忆CD4+T细胞、调节性T细胞比例也与胃癌患者的长期生存显著相关。技术方法优势方面,高维免疫分析技术如质谱流式细胞术、单细胞RNA测序可实现对免疫细胞亚群的精细分型,准确捕捉治疗过程中免疫系统的动态变化,为免疫标志物的筛选提供了技术支撑。现有研究的局限性包括:多数研究聚焦于基线样本的标志物检测,缺乏对治疗过程中动态免疫变化的监测,无法反映治疗诱导的免疫重塑效应;多数研究单独分析组织或外周血样本,未明确两者之间的免疫动态关联,难以解释外周血标志物的生物学意义;已报道的外周血标志物普遍样本量较小,缺乏大样本临床队列的验证,临床转化难度较高。
本研究的创新价值在于:首次将外周血免疫细胞的动态变化与配对肿瘤组织的免疫微环境变化进行联合分析,明确了化疗后早期外周血单核细胞升高与肿瘤组织促炎M1样巨噬细胞浸润的直接关联,揭示了外周血免疫特征反映组织免疫状态的生物学机制;同时构建了基于外周血髓系细胞亚群的炎症评分模型,可在治疗早期有效预测患者的长期生存获益,填补了非侵入性动态疗效预测标志物的研究空白,为胃癌免疫治疗的精准化提供了新的研究范式。
3. 研究思路总结与详细解析
本研究的核心目标是明确晚期胃癌患者化疗免疫治疗过程中外周血免疫细胞的动态变化与临床应答的关联,核心科学问题是外周血免疫细胞特征是否可反映肿瘤组织免疫微环境的变化并预测治疗效果,技术路线遵循“临床样本收集→高维免疫表型分析→多组学联合验证→标志物模型构建→预后效能评估”的闭环逻辑。
3.1 临床样本收集与预处理
实验目的:获取化疗免疫治疗不同时间点的外周血单个核细胞及配对肿瘤组织样本,为后续免疫分析提供可靠的临床材料。
方法细节:纳入24例接受一线帕博利珠单抗联合卡培他滨/奥沙利铂方案治疗的晚期HER2阴性胃癌患者,分别在基线(治疗前)、1周期卡培他滨/奥沙利铂化疗后、帕博利珠单抗联合治疗18周后三个时间点采集外周血,采用Ficoll密度梯度离心法分离外周血单个核细胞,样本采集后12小时内完成处理并冻存;同时收集患者配对的肿瘤组织样本用于单细胞RNA测序分析。患者临床疗效根据RECIST v1.1标准评估,分为应答者(完全缓解+部分缓解)和无应答者(疾病稳定+疾病进展)。
结果解读:共纳入24例患者,其中15例为部分缓解(应答者),9例为疾病稳定(无应答者),总体应答率为62.5%(n=24);中位随访时间23.0个月(n=24),中位总生存期为19.9个月,中位无进展生存期为8.3个月。
产品关联:实验所用关键产品:Thermo Fisher的16%甲醛溶液,其余试剂为领域常规使用的细胞分离、冻存类试剂。
3.2 质谱流式细胞术检测与免疫细胞分型
实验目的:实现外周血单个核细胞的高维免疫分型,明确不同治疗时间点的整体免疫细胞组成变化特征。
方法细节:每个样本取至少1×10^5个外周血单个核细胞,采用32种表面抗体进行染色,固定后用铱嵌入剂标记细胞核,采用质谱流式细胞术平台进行数据采集;利用生物信息学算法进行细胞聚类与注释,将免疫细胞分为T细胞、自然杀伤细胞、B细胞、髓系细胞四大类,并进一步细分亚群。
结果解读:无监督聚类的UMAP可视化结果可清晰区分各免疫细胞亚群,分型准确性良好(对应图1);治疗过程中自然杀伤细胞比例呈升高趋势(基线平均18.5%,联合治疗18周后平均22.52%,n=24),髓系细胞比例也呈升高趋势(基线平均14.17%,联合治疗18周后平均17.9%,n=24);而B细胞比例呈显著下降趋势,基线与1周期化疗后比较P=0.002,基线与联合治疗18周后比较P<0.0001(n=24)。
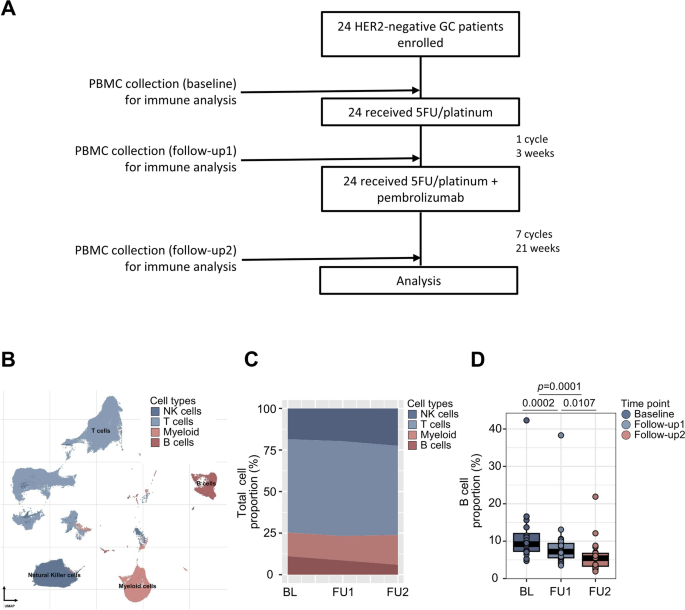
产品关联:实验所用关键产品:Standard BioTools的质谱流式检测试剂盒、校准微球,其余分析软件为领域常规使用的生物信息学工具。
3.3 髓系细胞亚群与治疗应答的关联分析
实验目的:明确髓系细胞亚群的动态变化与临床应答的关联,探索其与肿瘤组织免疫微环境重塑的相关性。
方法细节:对髓系细胞进行精细亚群注释,分为单核细胞、髓源性抑制细胞、常规树突状细胞、浆细胞样树突状细胞等亚群;同时对配对肿瘤组织的单细胞RNA测序数据进行巨噬细胞分型与免疫衰老评分分析,比较应答者与无应答者的亚群比例及基因表达差异。
结果解读:1周期化疗后,应答者的外周血单核细胞比例显著高于无应答者(P=0.0251,n=24,对应图2);配对组织分析显示,应答者的肿瘤组织中促炎M1样单核来源巨噬细胞比例显著升高(P=0.04215,n=24),且巨噬细胞的免疫衰老评分显著低于无应答者(P<0.01,n=24);应答者的巨噬细胞中CXCL8、CCL3、CCL4等促炎趋化因子的表达显著上调,提示肿瘤微环境处于促炎状态。
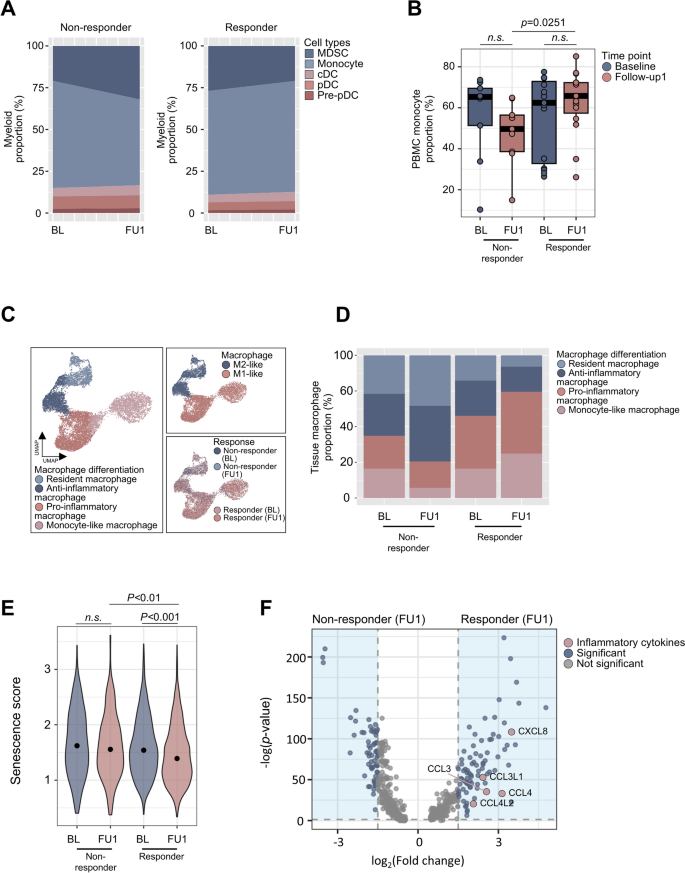
产品关联:文献未提及具体实验产品,领域常规使用单细胞RNA测序试剂盒、生物信息学分析工具。
3.4 外周血炎症评分的构建与疗效预测效能验证
实验目的:基于髓系细胞亚群构建可早期预测治疗应答的评分模型,验证其对患者生存的预测价值。
方法细节:采用随机森林算法筛选1周期化疗后与应答相关的关键免疫细胞亚群,通过多因素Logistic回归构建外周血炎症(PI)评分,公式为:外周血炎症评分=3.116×单核细胞比例+3.165×髓源性抑制细胞比例+7.156×常规树突状细胞比例+6.018×浆细胞样树突状细胞比例+6.170×前体浆细胞样树突状细胞比例-3.043;采用统计学方法确定最佳临界值,将患者分为高评分组和低评分组,通过Kaplan-Meier法比较两组的无进展生存期和总生存期差异。
结果解读:随机森林分析显示单核细胞是预测治疗应答的最重要变量(对应图3);高评分组的中位无进展生存期为11.8个月,显著长于低评分组的5.5个月(P=0.005,n=24);高评分组的中位总生存期为24.4个月,显著长于低评分组的14.4个月(P=0.021,n=24),评分模型的预测效能具有统计学意义。
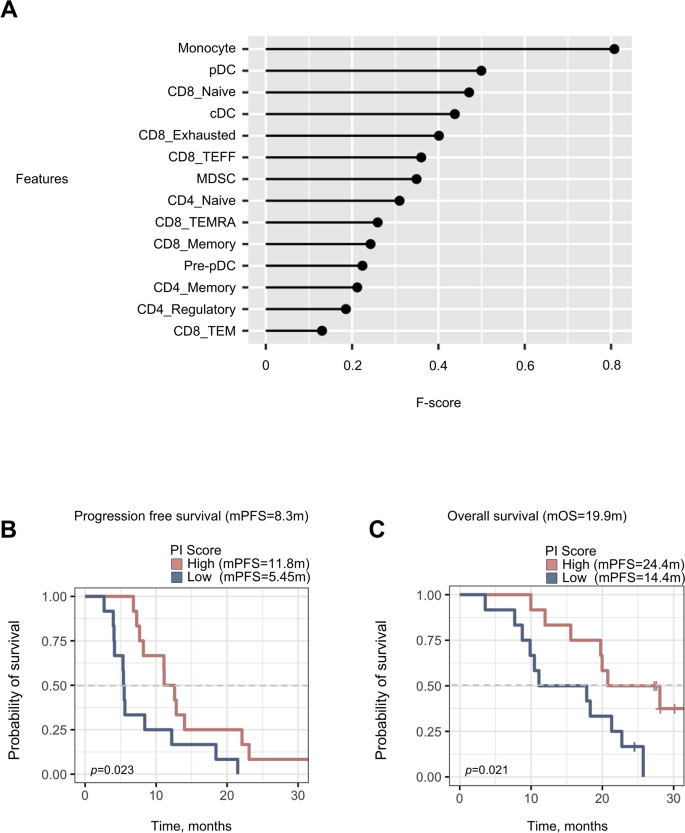
产品关联:文献未提及具体实验产品,领域常规使用统计分析软件进行模型构建与生存分析。
3.5 T细胞亚群动态变化与治疗应答的关联分析
实验目的:明确T细胞亚群的动态变化特征,及其与肿瘤组织T细胞浸润的相关性。
方法细节:对CD3+T细胞进行亚群注释,分为CD8+T细胞、CD4+T细胞、自然杀伤T细胞等亚群,进一步将CD8+T细胞分为初始T细胞、记忆T细胞、效应记忆T细胞、耗竭T细胞等亚群,比较应答者与无应答者的亚群比例差异,并分析外周血与组织CD8+T细胞变化的相关性。
结果解读:帕博利珠单抗联合治疗18周后,外周血CD8+T细胞比例较基线显著升高(P=0.0498,n=24),与肿瘤组织中CD8+T细胞的升高趋势一致;应答者的外周血记忆CD8+T细胞(CD3+CD8+CD27+CD28+CD45RO+)比例显著高于无应答者(P=0.0251,n=24,对应图4),而无应答者的初始CD8+T细胞比例显著更高(P=0.002,n=24),提示无应答者的T细胞未有效活化分化。
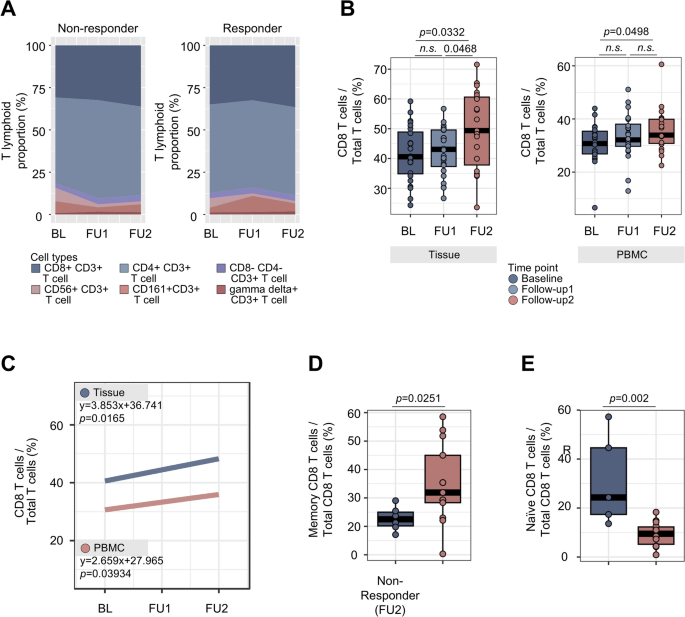
产品关联:文献未提及具体实验产品,领域常规使用T细胞亚群分型抗体、流式分析软件。
4. Biomarker 研究及发现成果
本研究涉及的生物标志物分为两类:一类是早期疗效预测标志物(1周期化疗后的外周血单核细胞比例、外周血炎症评分),另一类是晚期疗效相关标志物(联合治疗18周后的记忆CD8+T细胞比例),筛选验证逻辑遵循“高维免疫筛选→应答关联分析→多组学机制验证→评分模型构建→预后效能评估”的完整链条。
早期疗效预测标志物的来源为1周期化疗后的外周血单个核细胞,验证方法包括质谱流式细胞术定量检测髓系细胞亚群比例、随机森林算法筛选关键变量、多因素Logistic回归构建评分模型。该类标志物的核心成果包括:1周期化疗后外周血单核细胞比例升高可作为早期预测化疗免疫治疗应答的标志物,与肿瘤组织中促炎M1样巨噬细胞浸润、促炎趋化因子表达上调相关,提示治疗诱导了良性的免疫重塑;外周血炎症评分可有效区分患者预后,高评分患者的无进展生存期延长6.3个月,总生存期延长10.0个月,具有显著的预后价值(无进展生存期:n=24,P=0.005;总生存期:n=24,P=0.021),模型的预测统计学显著性为P=0.026。
晚期疗效相关标志物的来源为帕博利珠单抗联合治疗18周后的外周血单个核细胞,验证方法为质谱流式细胞术检测CD8+T细胞亚群比例。该类标志物的核心成果包括:帕博利珠单抗联合治疗后外周血记忆CD8+T细胞比例升高与良好应答相关,反映了肿瘤组织中效应T细胞的活化与扩增,提示外周血T细胞亚群可间接反映肿瘤组织的免疫微环境状态;无应答者中初始CD8+T细胞比例较高,提示其T细胞未有效活化分化,是免疫治疗耐药的潜在特征(n=24,P=0.0251)。两类标志物均为首次在胃癌化疗免疫治疗的动态监测队列中被报道,为非侵入性疗效评估提供了新的指标。
推测:本研究发现的外周血髓系细胞及T细胞亚群标志物,可进一步扩大样本量进行多中心验证,有望转化为临床可用的非侵入性疗效预测工具,辅助胃癌化疗免疫治疗的患者分层与治疗决策优化。
