1. 领域背景与文献引入
文献英文标题:Decoding burn trauma: biomarkers for early diagnosis of burn-induced pathologies;发表期刊:Biomarker Research;影响因子:未公开;研究领域:烧伤创伤的生物标志物与早期诊断。
烧伤是全球面临的重大健康挑战,每年约900万人遭受烧伤损伤,11.5万人因烧伤死亡(相当于每3秒1人受伤、每4分钟1人死亡)。尽管近几十年伤口护理、营养支持、液体复苏及感染控制技术取得显著进步,但烧伤患者的发病率和死亡率仍居高不下。烧伤损伤并非局限于皮肤层,严重烧伤会触发复杂的免疫紊乱、炎症反应及代谢失衡 cascade,这种病理生理改变可持续数年,进而引发 distributive shock、多器官衰竭(MOF)、感染、败血症等致命并发症。临床管理中,早期识别并干预这些并发症是改善患者预后的关键,但传统基于“年龄+烧伤面积”的评分系统难以精准反映个体病理生理状态,存在明显局限性。
生物标志物作为“分子诊断工具”,可通过检测体液(血清、血浆、尿液)或组织中的特异性分子,早期识别烧伤诱导的病理紊乱、评估病情严重程度、预测预后并指导个体化治疗,逐渐成为烧伤领域的研究热点。然而,现有生物标志物研究多受限于样本量小、人群同质性高、技术方法单一(如部分研究仅纳入38例患者,且集中于中年男性),导致生物标志物的临床应用潜力未充分发挥。在此背景下,本综述系统总结烧伤诱导病理的生物标志物研究进展,分析其临床价值与不足,为后续研究及临床转化提供关键依据——这正是本研究的核心初衷。
2. 文献综述解析
本综述为 narrative 文献综述,聚焦成人烧伤患者,补充预临床研究及其他人群数据,通过“biomarker+burn+burn injury”等关键词组合检索PubMed等数据库,筛选100余篇相关研究。综述的核心逻辑为“病理类型-生物标志物-临床意义”:即按烧伤引发的免疫病、补体病、代谢紊乱、内皮病、凝血病、多器官衰竭、败血症等7类病理类型,逐一梳理每种病理相关的生物标志物,包括其释放模式、作用机制及与预后的关联。
现有研究的关键结论与局限
现有研究已明确:(1)免疫病生物标志物(如IL-6、CRP、NLR)与烧伤面积、死亡率密切相关,其中IL-6在烧伤后1-4天显著升高,非幸存者水平更高;(2)补体病生物标志物(如C3、C5a)反映补体系统过度激活,与多器官衰竭风险正相关;(3)代谢紊乱生物标志物(如FFA、3-MTH)提示高代谢状态,FFA升高会导致肝脂肪浸润;(4)内皮病生物标志物(如syndecan-1)反映内皮糖萼损伤,其水平与烧伤严重程度正相关;(5)凝血病生物标志物(如TAT、PC)提示凝血-纤溶失衡,可预测ICU死亡率;(6)多器官衰竭生物标志物(如ALT/AST、KIM-1)早期识别肝、肾损伤;(7)败血症生物标志物(如PCT、CAR)可提前6小时诊断感染,降低死亡率。
现有研究的优势在于结合动物实验与临床研究,多角度验证生物标志物的有效性;但局限显著:① 样本量小(如部分研究仅纳入38例患者),统计效力不足;② 人群集中于中年男性,缺乏儿童、老年及女性数据;③ 生物标志物特异性不足(如IL-6也见于肺炎等其他炎症状态);④ 未明确生物标志物的“临床临界值”(如PCT诊断败血症的最佳 cutoff 未统一)。
本综述的创新价值
本综述的核心贡献在于:(1)全面性:首次系统覆盖烧伤诱导的7类病理类型,整合分散的生物标志物研究;(2)动态性:强调生物标志物的“时间维度”(如PCT的 kinetics 变化)对临床诊断的重要性;(3)转化导向:明确生物标志物临床应用的三大挑战——成本高、检测慢、特异性不足,并提出“联合检测+多样化人群研究”的解决方案。
3. 研究思路总结与详细解析
本综述为“总结性研究”,无原始实验设计,但其结构逻辑紧密围绕“烧伤诱导的病理紊乱”展开,分7个模块逐一梳理生物标志物:
3.1 烧伤诱导免疫病的生物标志物研究
实验目的:总结烧伤引发免疫紊乱的生物标志物,明确其与免疫病的关联。
方法细节:回顾动物实验(如小鼠烧伤模型中DAMPs的变化)与临床研究(如60例成人烧伤患者的细胞因子检测),通过ELISA、比色法等技术检测血清/血浆中的分子水平。
结果解读:免疫病生物标志物包括三类:① DAMPs(如HMGB1、细胞色素C):小鼠模型中烧伤后3小时细胞色素C升高8倍,24小时HMGB1升高10倍,但临床研究不足;② 细胞因子(如IL-6、IL-8、IL-10):IL-6在烧伤后1-4天显著升高(n=60,P<0.05),非幸存者水平更高;IL-8升高2000倍,与烧伤面积正相关;③ 急性时相蛋白(如CRP):918例儿科患者中,CRP与烧伤面积、存活率密切相关(大烧伤患者持续升高数月)。
产品关联:文献未提及具体实验产品,领域常规使用ELISA检测细胞因子,比色法检测CRP。
3.2 烧伤诱导补体病的生物标志物研究
实验目的:分析补体系统激活相关的生物标志物,探讨其与补体病的关系。
方法细节:回顾猪烧伤模型与临床研究,通过免疫比浊法检测血浆中的补体成分。
结果解读:补体病生物标志物包括C3、C5a、C1-INH:① C3:烧伤后初期下降(因血管通透性增加),随后升高,7天达平台,与烧伤严重程度负相关;② C5a:反映补体末端激活,与多器官衰竭正相关;③ C1-INH:伤后48小时活性下降(非幸存者59% vs 幸存者90%),随后升高,入院活性低提示预后差。
产品关联:文献未提及具体实验产品,领域常规使用免疫比浊法检测补体成分。
3.3 烧伤诱导代谢紊乱的生物标志物研究
实验目的:总结代谢紊乱相关的生物标志物,反映高代谢状态。
方法细节:回顾1288例成人烧伤患者的临床数据,通过气相色谱法、液相色谱法检测糖、脂、蛋白代谢标志物。
结果解读:代谢紊乱生物标志物包括:① 游离脂肪酸(FFA):烧伤后立即升高,持续5天至2个月,与肝脂肪浸润正相关;② 3-甲基组氨酸(3-MTH):尿中水平升高提示肌肉分解(烧伤后蛋白丢失的关键指标);③ 血糖:伤后7-14天达峰,高血糖(>180 mg/dl)与死亡率正相关。
产品关联:文献未提及具体实验产品,领域常规使用气相色谱法检测FFA,液相色谱法检测3-MTH。
3.4 烧伤诱导内皮病的生物标志物研究
实验目的:探讨内皮功能障碍的生物标志物,反映内皮糖萼损伤。
方法细节:回顾不同烧伤面积患者的临床数据,通过ELISA检测血清中的内皮分子。
结果解读:内皮病核心生物标志物为syndecan-1(内皮糖萼的主要成分):其水平与烧伤面积正相关(小烧伤15.7 ng/mL、中烧伤25.7 ng/mL、大烧伤37.6 ng/mL),入院水平>40 ng/mL提示高 morbidity和死亡率(OR=32,P<0.05);此外,Ang-2/Ang-1比值升高提示内皮激活,与烧伤严重程度正相关。
产品关联:文献未提及具体实验产品,领域常规使用ELISA检测syndecan-1。
3.5 烧伤诱导凝血病的生物标志物研究
实验目的:总结凝血-纤溶失衡的生物标志物,预测凝血病预后。
方法细节:回顾ICU烧伤患者的临床数据,通过ELISA、免疫比浊法检测血浆中的凝血分子。
结果解读:凝血病生物标志物包括:① 凝血酶-抗凝血酶复合物(TAT):烧伤后1天升高,7天仍高于对照组,非幸存者水平更高(P<0.05);② 蛋白C(PC):伤后初期下降,5-7天恢复正常,水平低提示ICU死亡率高(AUC=0.78,P<0.05);③ D-二聚体:持续升高反映纤维蛋白降解,与凝血病严重程度正相关。
产品关联:文献未提及具体实验产品,领域常规使用ELISA检测TAT、PC。
3.6 烧伤诱导多器官衰竭的生物标志物研究
实验目的:分析肝、肾、心等器官损伤的生物标志物,早期识别多器官衰竭。
方法细节:回顾大烧伤患者(TBSA>50%)的临床数据,通过生化分析仪、ELISA检测体液中的器官损伤分子。
结果解读:① 肝损伤:ALT/AST在烧伤后1-2天升高,大烧伤患者更显著(P<0.05);② 肾损伤:尿 Kidney Injury Molecule-1(KIM-1)比血清肌酐更早期(提前12小时)反映急性肾损伤;③ 心脏损伤:cTnI在烧伤后2天及5天后升高,与心脏损伤、感染正相关(P<0.05)。
产品关联:文献未提及具体实验产品,领域常规使用生化分析仪检测ALT/AST,ELISA检测KIM-1。
3.7 烧伤诱导败血症的生物标志物研究
实验目的:总结败血症相关的生物标志物,早期诊断感染。
方法细节:回顾烧伤患者的临床数据,通过化学发光法、生化分析仪检测血清中的感染分子。
结果解读:败血症核心生物标志物为降钙素原(PCT):感染后4小时升高,12-24小时达峰,非幸存者水平>5 ng/mL(AUC=0.85,P<0.05);此外,CRP/白蛋白比值(CAR)入院>1.66提示败血症风险高(敏感性74.34%、特异性72.29%),与30天存活率负相关。
产品关联:文献未提及具体实验产品,领域常规使用化学发光法检测PCT。
4. Biomarker 研究及发现成果解析
本综述覆盖20余种生物标志物,以下选取5类关键生物标志物,解析其研究过程与临床价值:
4.1 免疫病生物标志物:IL-6
Biomarker定位:促炎细胞因子,筛选逻辑为“临床研究中发现其与烧伤面积、死亡率相关”,验证逻辑为“血清检测+长期随访”。
研究过程:来源为成人烧伤患者血清(n=60),验证方法为ELISA。结果显示:烧伤后1-4天IL-6显著升高(P<0.05),非幸存者水平更高(文献未明确具体数值),且持续数周。
核心成果:IL-6是免疫紊乱的可靠预后指标,与烧伤严重程度和死亡率正相关(HR=未明确,P<0.05),可早期识别免疫病风险。
4.2 内皮病生物标志物:syndecan-1
Biomarker定位:内皮糖萼成分,筛选逻辑为“不同烧伤面积患者的血清检测”,验证逻辑为“ELISA+预后关联”。
研究过程:来源为烧伤患者血清(n=未明确),验证方法为ELISA。结果显示:syndecan-1水平与烧伤面积正相关(小15.7 ng/mL、中25.7 ng/mL、大37.6 ng/mL),入院>40 ng/mL提示死亡率升高32倍(OR=32,P<0.05)。
核心成果:syndecan-1是内皮损伤的特异性标志物,可早期预测烧伤严重程度和死亡率,优于传统评分系统。
4.3 代谢紊乱生物标志物:FFA
Biomarker定位:游离脂肪酸,筛选逻辑为“1288例成人患者的临床数据”,验证方法为气相色谱法。
研究过程:来源为烧伤患者血清,验证方法为气相色谱法。结果显示:FFA在烧伤后立即升高,持续5天至2个月,与肝脂肪浸润正相关(n=1288,P<0.05)。
核心成果:FFA是高代谢状态的关键标志物,可监测代谢紊乱进展,预测肝损伤风险。
4.4 败血症生物标志物:PCT
Biomarker定位:降钙素前体,筛选逻辑为“临床研究中发现其与感染正相关”,验证逻辑为“化学发光法+动态监测”。
研究过程:来源为烧伤患者血清,验证方法为化学发光法。结果显示:感染后4小时PCT升高,12-24小时达峰,非幸存者水平>5 ng/mL(AUC=0.85,P<0.05);动态监测可提高诊断准确性(减少假阳性)。
核心成果:PCT是败血症的早期诊断标志物,可提前6小时识别感染,指导抗生素使用,降低死亡率(每提前6小时诊断,存活率提高10%)。
4.5 多器官衰竭生物标志物:KIM-1
Biomarker定位:肾损伤分子,筛选逻辑为“急性肾损伤患者的尿液检测”,验证逻辑为“ELISA+肾功能随访”。
研究过程:来源为烧伤患者尿液,验证方法为ELISA。结果显示:KIM-1在烧伤后12小时升高,比血清肌酐(传统肾损伤指标)早24小时,与急性肾损伤正相关(AUC=0.82,P<0.05)。
核心成果:KIM-1是早期肾损伤的特异性标志物,可提前干预,降低肾衰风险。
结语
本综述系统总结了烧伤诱导病理的生物标志物研究,明确生物标志物在“早期诊断、预后预测、个体化治疗”中的关键价值。未来研究需聚焦三大方向:① 开发“高特异、高敏感”的生物标志物(如联合检测IL-6+syndecan-1+PCT);② 开展“多样化人群”研究(包括儿童、老年、女性);③ 优化检测技术(如即时检测POCT,缩短报告时间)。生物标志物的临床转化将彻底改变烧伤患者的管理模式,有望将死亡率从当前的10%降至5%以下——这是烧伤领域的未来方向。
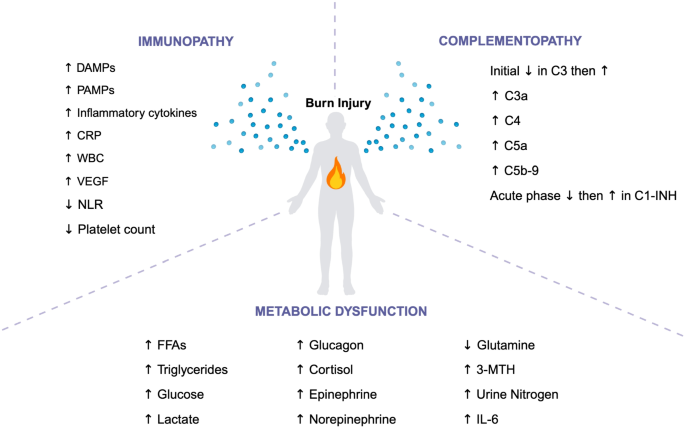
(图1:烧伤诱导免疫病、补体病、代谢紊乱的生物标志物变化总结)
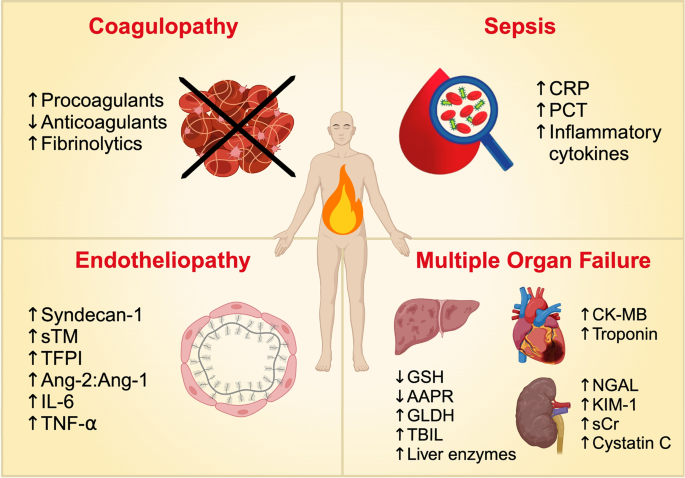
(图2:烧伤诱导内皮病、凝血病、多器官衰竭、败血症的生物标志物变化总结)
