《NKX2.2、PDX-1和CDX-2作为区分高分化神经内分泌肿瘤的潜在生物标志物》-文献解析
1. 领域背景与文献引入
文献英文标题:NKX2.2, PDX-1 and CDX-2 as potential biomarkers to differentiate well-differentiated neuroendocrine tumors;发表期刊:Biomarker Research;影响因子:未公开;研究领域:高分化神经内分泌肿瘤(NET)生物标志物研究。
高分化神经内分泌肿瘤是起源于神经内分泌细胞的异质性肿瘤,最常见于胃肠道(GI)、胰腺和肺。据美国SEER数据库数据,胃肠道NET发病率呈显著上升趋势,约19%患者以肝转移灶就诊且原发灶不明。临床管理与预后高度依赖原发灶的准确诊断,但仅通过HE染色的形态学评估难以区分未知原发灶的NET——现有生物标志物如CDX-2对小肠/阑尾NET敏感(约96%)但对直肠/胰腺NET无效(直肠NET中0%、胰腺NET中11%),PDX-1在胰腺NET中敏感性不足(约6%),PAX-8等标志物特异性不一。因此,亟需更有效的生物标志物组合提升诊断准确性。本研究针对这一痛点,系统分析NKX2.2、PDX-1、PTF1A、CDX-2四种转录因子在不同部位NET中的表达模式,旨在构建更精准的诊断panel。
2. 文献综述解析
作者通过三类维度梳理现有研究:①临床需求:未知原发灶的NET诊断困难,原发灶定位直接影响治疗决策;②现有生物标志物局限:单一标志物(如CDX-2、PDX-1)无法覆盖所有部位NET,敏感性/特异性异质;③技术缺口:缺乏多转录因子同时检测的研究——现有研究多聚焦单一标志物,未系统分析胚胎发育相关转录因子的组合价值。基于此,作者提出“同时检测多个 lineage-specific 转录因子”的创新思路,通过对比其在GI、胰腺、肺NET中的表达差异,筛选更优的生物标志物panel。
3. 研究思路总结与详细解析
本研究核心目标是明确NKX2.2、PDX-1、PTF1A、CDX-2在不同部位NET中的表达模式,验证其作为区分标志物的价值。技术路线为“回顾性样本收集→组织芯片(TMA)构建→免疫组化(IHC)检测→差异表达分析”的闭环设计。
3.1 样本收集与临床信息整理
实验目的是获取覆盖主要NET部位的代表性样本及临床数据。方法为回顾性收集2010-2015年存档的109例原发NET样本(GI 81例、胰腺17例、肺11例),其中肺NET包含7例典型类癌、4例不典型类癌;提取患者性别(男51例、女58例)、年龄(中位57岁)、肿瘤分级(G1/G2)等信息,由两位病理学家复核切片以确保样本准确性。结果显示,胃肠道是NET最常见部位(占74%),符合临床流行病学特征。
3.2 组织芯片构建与免疫组化检测
实验目的是标准化检测转录因子在NET中的表达。方法分为三步:①TMA构建:对81例GI、17例胰腺NET切除标本,用2mm core punch构建重复点组织芯片;11例肺NET活检标本采用全组织切片。②抗体验证:NKX2.2、PDX-1、PTF1A在正常胰腺组织中验证(确保阳性对照有效);CDX-2按美国病理学家协会(CAP)指南完成临床验证。③IHC染色:使用Leica BOND-III自动染色仪,针对不同抗体优化抗原修复条件——CDX-2用H2缓冲液修复10分钟,NKX2.2/PTF1A用H1缓冲液修复30分钟,PDX-1用H1缓冲液修复10分钟。实验所用关键产品:NKX2.2抗体(Abcam,克隆号NX2/294)、PDX-1抗体(Abcam,克隆号2A12)、PTF1A抗体(Abcam,克隆号1A2)、CDX-2抗体(Leica Biosystems,克隆号EP25)。结果显示,TMA与全组织切片的IHC结果完全一致:阳性病例呈弥漫核染色,阴性病例无染色,确保了检测的可靠性。
3.3 转录因子表达模式分析与统计
实验目的是量化转录因子在不同部位NET中的差异表达。方法为:①定义IHC阳性标准:>5%肿瘤细胞出现核染色;②统计各标志物在GI、胰腺、肺NET中的敏感性及95%置信区间(CI);③比较G1与G2级肿瘤的表达差异。结果显示:
- NKX2.2:在98例GI+胰腺NET中敏感性达84%(95%CI 75%-90%),其中小肠/阑尾NET中几乎100%阳性,胰腺NET中71%(12/17)阳性,显著高于CDX-2(胰腺NET中11%);胃NET中部分病例呈局灶阳性,结肠NET中60%阳性,直肠NET中无阴性(文献未明确提供直肠NET的具体阳性率,基于图表趋势推测为0%)。
- PDX-1:仅在小肠/阑尾NET中表达(十二指肠NET中75%阳性、阑尾NET中部分阳性),胃、结肠、直肠NET中均阴性,胰腺NET中仅6%(1/17)阳性。
- CDX-2:与文献一致——小肠/阑尾NET中96%阳性,结肠NET中60%阳性,直肠NET中0%阳性,胰腺NET中11%(2/17)阳性。
- 肺NET:NKX2.2、PDX-1、CDX-2均呈阴性(11/11),可有效区分肺与GI/胰腺NET。
- PTF1A:在所有正常组织与肿瘤细胞中均表达,无部位特异性,未纳入诊断panel。
4. Biomarker研究及发现成果解析
本研究聚焦的Biomarker为NKX2.2(NK2同源盒2)、PDX-1(胰腺和十二指肠同源盒1)、CDX-2(尾型同源盒2),均为调控胚胎发育与细胞分化的转录因子。筛选逻辑基于“发育相关性”——NKX2.2调控胰腺β细胞与肠内分泌细胞分化,PDX-1调控胰腺发育,CDX-2调控肠道分化,因此可能保留组织特异性表达。
Biomarker研究过程
- 来源:所有样本均为存档的福尔马林固定石蜡包埋(FFPE)组织,覆盖GI、胰腺、肺三个主要NET部位。
- 验证方法:免疫组化(IHC),严格遵循CAP指南进行抗体验证与染色标准化。
- 敏感性与特异性:
- NKX2.2:GI+胰腺NET中敏感性84%,肺NET中0%,特异性高;
- PDX-1:小肠/阑尾NET中敏感性75%(十二指肠),其他部位0%,特异性高;
- CDX-2:小肠/阑尾NET中敏感性96%,直肠/胰腺NET中敏感性低(0%/11%)。
核心成果
- NKX2.2是GI+胰腺NET的“泛标志物”:敏感性84%,肺NET中0%,可有效区分GI/胰腺与肺NET;其在胰腺NET中的敏感性(71%)显著高于现有标志物CDX-2(11%),弥补了后者的不足。
- PDX-1辅助区分小肠/阑尾NET:仅在小肠/阑尾NET中表达,可定位原发灶为小肠或阑尾。
- CDX-2仍是小肠/阑尾NET的有效标志物:但对直肠/胰腺NET无效,需与NKX2.2联合使用。
- 三者组合的诊断价值:提出“NKX2.2+PDX-1+CDX-2”panel——①若三者均阳性,提示GI/胰腺NET;②若NKX2.2阳性+PDX-1阳性,提示小肠/阑尾NET;③若三者均阴性,提示肺NET。该panel尤其适用于未知原发灶的转移灶:若转移灶中NKX2.2阳性,可排除肺NET;若PDX-1阳性,可定位小肠/阑尾;若CDX-2阳性,支持小肠/阑尾起源。
局限性与展望
本研究样本量较小(肺NET仅11例),需更大样本验证;未纳入TTF1等肺NET标志物,未来可结合TTF1优化panel;未探讨标志物与预后的关联,后续可开展生存分析。但总体而言,本研究首次系统验证了三个转录因子的组合价值,为未知原发灶NET的诊断提供了新的生物标志物策略。
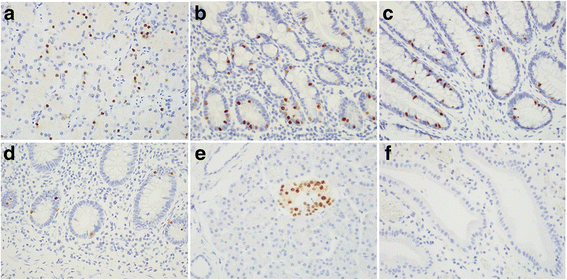
(图1:NKX2.2在正常胃、十二指肠、结肠、阑尾、胰腺中的表达,胆囊中无表达)
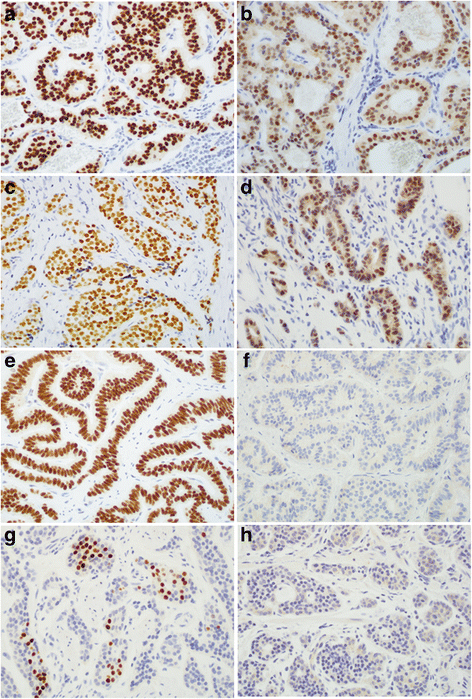
(图2:NKX2.2与PDX-1在十二指肠、阑尾、结肠、胃NET中的表达)
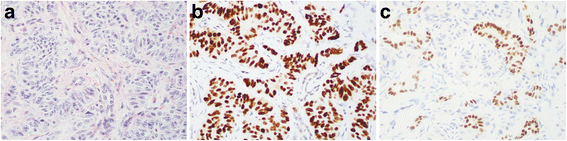
(图3:胰腺NET中NKX2.2弥漫阳性、CDX-2局灶阳性)
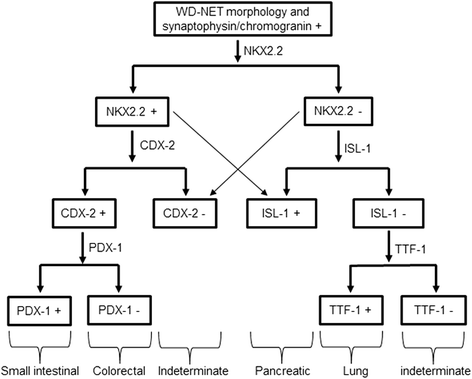
(图4:基于三者组合的NET诊断算法)
