1. 领域背景与文献引入
文献英文标题:TBL1XR1 mutation predicts poor outcome in primary testicular diffuse large B-cell lymphoma patients;发表期刊:Biomark Res;影响因子:未公开;研究领域:原发性睾丸淋巴瘤(PTL)的分子生物学与预后生物标志物。
原发性睾丸淋巴瘤是老年男性最常见的睾丸恶性肿瘤,约80%-98%的病例病理类型为弥漫性大B细胞淋巴瘤(DLBCL)。其临床特征为中枢神经系统(CNS)和对侧睾丸复发风险高,即使接受标准化疗(如CHOP方案)联合利妥昔单抗(rituximab),患者5年总生存率仍不足50%,预后显著差于其他部位的DLBCL。现有研究已发现MYD88、CD79B是PTL中高频突变基因,但二者未显示出与预后的相关性;同时,PTL的基因变异谱尚未系统解析,缺乏能够指导临床预后评估的生物标志物,这一空白严重限制了PTL的精准诊疗。本研究旨在通过下一代测序(NGS)技术解析PTL患者的基因突变特征,探索与预后相关的分子标志物,为PTL的预后预测和治疗靶点发现提供依据。
2. 文献综述解析
文献综述以“PTL临床特征→现有治疗局限→已知突变的局限性→研究空白”为核心逻辑展开。作者首先概述PTL作为罕见侵袭性结外淋巴瘤,以DLBCL为主、复发风险高、预后差的临床特点;其次指出,尽管CHOP方案联合利妥昔单抗改善了DLBCL患者生存,但PTL患者的预后仍未得到有效提升;再者总结现有研究发现——MYD88、CD79B是PTL常见突变,但无预后价值;最后明确提出“PTL基因变异谱未系统解析,缺乏预后生物标志物”的核心空白。
现有研究的关键结论包括:PTL以DLBCL为主,复发风险高、预后差;MYD88、CD79B是PTL常见突变但无预后意义;现有治疗对PTL疗效有限。本研究的创新价值在于首次基于90例PTL患者的大样本NGS数据,系统解析了PTL的基因突变谱,并发现TBL1XR1突变是PTL患者预后不良的独立预测因子,且与肿瘤浸润密切相关,填补了PTL预后标志物缺失的研究空白。
3. 研究思路总结与详细解析
本研究的整体框架为“临床样本收集→NGS测序解析突变谱→TBL1XR1突变与预后关联→机制探索(肿瘤浸润)”,核心目标是明确PTL的基因突变特征,验证TBL1XR1突变对总生存(OS)的影响及潜在机制。
3.1 临床样本收集与患者特征分析
实验目的是获取PTL患者的临床信息、治疗方案及随访数据,为后续关联分析奠定基础。方法细节:纳入2007-2018年苏州大学附属第一医院、南通大学附属第一医院的90例PTL患者,收集石蜡包埋肿瘤组织,记录治疗方案(66例接受蒽环类化疗,多为CHOP方案;24例联合利妥昔单抗)、放疗情况(12例对侧睾丸放疗)及随访信息(中位随访36个月,14例失访)。结果解读:患者基线特征符合PTL的临床特点(老年男性为主、DLBCL病理类型),治疗方案覆盖当前主流策略。实验所用关键产品:文献未提及具体样本处理试剂,领域常规使用石蜡组织DNA提取试剂盒(如Qiagen QIAamp DNA FFPE Tissue Kit)。
3.2 下一代测序与基因突变谱分析
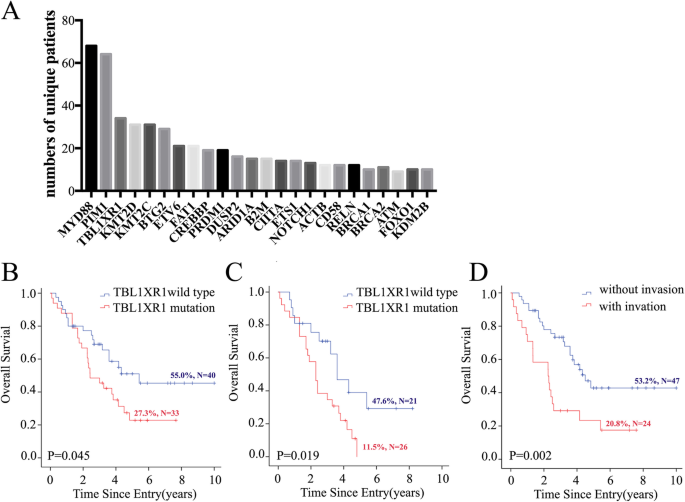
实验目的是解析PTL患者的基因突变特征。方法细节:从石蜡组织中提取DNA,采用覆盖446个血液系统恶性肿瘤相关基因的靶向Panel(补充表1)进行Illumina Hiseq 2000测序。结果解读:90例患者共检测到1326个突变(涉及311个基因/区域),其中MYD88突变频率最高(75.6%,68/90),其次为PIM1(71.1%)、TBL1XR1(37.8%)、KMT2D(37.8%)、KMT2C(34.4%)(图1a);TBL1XR1与PIM1、BTG2突变呈正相关(r=0.244、0.247)。
实验所用关键产品:Illumina Hiseq 2000测序仪;靶向基因Panel(覆盖446个基因);文献未提及具体测序试剂,领域常规使用Illumina测序试剂盒。
3.3 TBL1XR1突变与总生存的关联分析
实验目的是验证TBL1XR1突变与OS的相关性。方法细节:采用Kaplan-Meier法计算OS率,Cox模型分析突变对OS的影响(整体人群及CHOP方案人群)。结果解读:整体人群中,TBL1XR1突变患者的OS显著劣于野生型(p=0.045,HR=1.854,95%CI=1.004-3.442)(图1b);CHOP方案治疗人群中,突变患者的OS更差(p=0.019,HR=2.378,95%CI=1.121-5.045)(图1c);接受R-CHOP方案的突变患者OS率为100%(6/6),推测利妥昔单抗可能改善预后,但需大样本验证。
3.4 TBL1XR1突变与肿瘤浸润的机制探索
实验目的是探索TBL1XR1突变影响预后的潜在机制。方法细节:通过卡方检验分析突变与肿瘤浸润的关联,Kaplan-Meier法分析浸润对OS的影响。结果解读:TBL1XR1突变患者更易出现密集肿瘤浸润(p=0.025,x²=4.890);有浸润的患者OS显著更差(p=0.002,HR=2.568,95%CI=1.382-4.772)(图1d)。推测TBL1XR1突变通过促进肿瘤浸润导致预后不良。
4. Biomarker研究及发现成果解析
本研究的核心Biomarker为TBL1XR1基因点突变(分子生物标志物),其筛选与验证逻辑为“NGS测序筛选高频突变→生存分析验证预后关联→分层分析治疗影响→机制验证(肿瘤浸润)”。
Biomarker研究过程
Biomarker来源:PTL患者石蜡包埋肿瘤组织的DNA;验证方法:NGS测序检测突变状态,Kaplan-Meier法分析OS关联,卡方检验分析肿瘤浸润关联。特异性与敏感性数据:TBL1XR1突变患者的死亡风险是野生型的1.85倍(95%CI=1.004-3.442,p=0.045,n=90);CHOP方案下风险升至2.38倍(95%CI=1.121-5.045,p=0.019,n=66);与肿瘤浸润的关联p=0.025(x²=4.890,n=90)。
核心成果
- TBL1XR1突变是PTL患者预后不良的独立生物标志物,无论治疗方案如何,突变患者OS显著更短;
- CHOP方案治疗人群中,突变患者的预后恶化更明显;
- TBL1XR1突变与肿瘤浸润密切相关,可能通过促进浸润导致不良预后;
- R-CHOP方案可能改善突变患者的预后(需大样本验证)。
统计学结果:TBL1XR1突变与OS的关联在整体人群p=0.045(n=90)、CHOP方案人群p=0.019(n=66),与肿瘤浸润的关联p=0.025(n=90)。
本研究明确了TBL1XR1突变作为PTL预后生物标志物的价值,为PTL的精准预后评估和靶向治疗提供了新依据。
