1. 领域背景与文献引入
文献英文标题:Pattern and prevelence of alloimmunization in multiply transfused patients with sickle cell disease in Nigeria;发表期刊:Biomarker Research;影响因子:未公开;研究领域:镰状细胞病输血相关红细胞同种免疫。
镰状细胞病(SCD)是全球最常见的遗传性血红蛋白病,以红细胞镰变、血管闭塞和慢性溶血性贫血为核心病理特征,需长期依赖输血预防并发症(如严重贫血、交换输血治疗)。然而,多次输血会诱发红细胞同种抗体形成(alloimmunization),导致交叉配血困难、输血反应甚至无效输血,是SCD患者输血治疗的主要障碍。现有研究显示,SCD患者同种免疫频率为18%~36%,但多数研究未控制供受者种族差异——不同种族红细胞抗原分布不同,会混淆同种免疫的真实风险。本研究针对这一空白,聚焦种族匹配的尼日利亚SCD患者群体(供受者均为尼日利亚人),旨在明确多次输血患者的同种免疫模式、频率及临床意义,为优化输血策略提供依据。
2. 文献综述解析
作者对现有研究的评述逻辑围绕“同种免疫的影响因素”展开,将现有研究分为三类:① 同种免疫的频率与抗体类型(如Rh、Kell系统抗体最常见);② 供受者种族差异对免疫的影响(种族不匹配会增加抗体形成风险);③ 预防策略(如扩展红细胞表型匹配可降低免疫率)。现有研究的核心结论包括:Rh和Kell抗原匹配可预防53.3%的同种免疫,扩展至MNS、Duffy等系统可提升至70.8%;但约1/3的免疫仍无法解释。其局限性在于未排除种族差异的混淆效应——多数研究中供者为白种人,受者为黑种人,抗原分布差异放大了免疫风险,导致结果不可靠。
本研究的创新点在于:首次在种族完全匹配的供受者群体中研究SCD患者的同种免疫,消除了种族因素的干扰;同时纳入未输血的SCD患者作为对照,明确输血与自身抗体形成的独立性。
3. 研究思路总结与详细解析
3.1 研究设计与患者招募
实验目的:筛选符合条件的SCD患者,分为多次输血组(研究组)与未输血组(对照组),明确两组的基线特征。
方法细节:采用前瞻性横断面病例对照设计,纳入尼日利亚大学教学医院SCD门诊的120例患者(80例多次输血者,40例未输血者)。多次输血组纳入标准:既往接受≥3单位红细胞、末次输血距采样>4周;对照组纳入标准:无输血史(通过病史与病历确认)。所有患者(或监护人)签署知情同意书,填写基线问卷(年龄、性别、输血次数、输血反应史)。
结果解读:研究组患者年龄1~50岁(中位21岁),男性35例、女性45例,平均输血3单位;对照组年龄分布与研究组匹配(中位20岁),无输血史。两组基线特征无显著差异(P>0.05),确保后续结果的可比性。
3.2 抗体筛查与鉴定
实验目的:检测患者血浆中的红细胞同种抗体与自身抗体,明确抗体类型与特异性。
方法细节:采用Diamed微分型系统(Diamed Microtyping System)进行抗体筛查:① 取患者血浆25μL,加入含低离子盐溶液(LISS)的Coombs凝胶卡(6孔);② 每孔加入50μL商业红细胞试剂(Diacels I、II、III),患者红细胞悬液50μL作为自身对照;③ 37℃孵育15分钟,1000rpm离心10分钟,通过凝胶中红细胞的凝集状态判断结果(凝集=阳性,沉底=阴性)。
结果解读:研究组中15/80例(18.7%)检测到同种抗体,3/80例(3.75%)检测到自身抗体(免疫球蛋白G,IgG);对照组无同种抗体,2/40例(5%)检测到自身抗体。抗体类型中,Rh系统占46.7%(7/15)(包括D、E、c、e抗原),Kell系统占40%(6/15),Lutheran与Duffy系统各占13.3%(2/15)。自身抗体均针对Kell与Lutheran抗原,且与输血史无关(对照组2例、研究组1例)。
产品关联:实验所用关键产品:Diamed微分型系统(含LISS/Coombs凝胶卡、Diacels I-III红细胞试剂)。
3.3 统计分析
实验目的:分析年龄、性别、输血次数与同种免疫的关联,明确输血的独立影响。
方法细节:采用SPSS 17.0软件,用Pearson相关分析年龄与抗体的关系,卡方检验性别、输血史与抗体的关联,显著性水平设为P<0.05。
结果解读:输血史与同种免疫显著相关(P=0.000)——多次输血者同种免疫风险是未输血者的3.74倍;年龄(P=0.068)、性别(P=0.855)与同种免疫无显著关联;自身抗体形成与输血无关(对照组2例、研究组1例,P>0.05)。
4. Biomarker研究及发现成果解析
4.1 Biomarker定位与筛选逻辑
本研究的Biomarker为红细胞同种抗体(包括Rh、Kell、Lutheran、Duffy系统抗体),筛选逻辑为:① 基于Diamed微分型系统,从多次输血患者血浆中筛查抗体;② 通过抗原特异性鉴定(针对不同红细胞系统)验证抗体类型;③ 结合对照组数据,明确抗体与输血的关联。
4.2 研究过程详述
Biomarker来源:研究组与对照组患者的外周血血浆。
验证方法:采用Diamed微分型系统进行抗体筛查(检测是否存在抗红细胞抗体),结合抗原特异性鉴定(通过与已知抗原的红细胞反应,明确抗体针对的系统)。
特异性与敏感性数据:研究组中,同种抗体的阳性率为18.7%(15/80),其中Rh系统抗体占46.7%(7/15)、Kell占40%(6/15);自身抗体阳性率为1.25%(1/80),均针对Kell与Lutheran抗原。对照组无同种抗体,自身抗体阳性率为5%(2/40)。
4.3 核心成果提炼
- 同种免疫的频率:多次输血的SCD患者中,同种免疫prevalence为18.7%(15/80);所有SCD患者中为5%(15/120),输血是独立风险因素(P=0.000)。
- 抗体类型与特异性:最常见的同种抗体为Rh(46.7%)、Kell(40%)、Lutheran与Duffy(各13.3%);自身抗体均针对Kell与Lutheran抗原,且与输血无关(研究组1例、对照组2例)。
- 临床意义:即使供受者种族匹配,SCD患者仍易形成同种抗体,需扩展红细胞表型匹配(包括Rh、Kell、Lutheran等常见抗原)以降低免疫风险;自身抗体的形成可能与SCD本身的红细胞膜损伤有关(如镰变导致新抗原暴露),而非输血诱导。
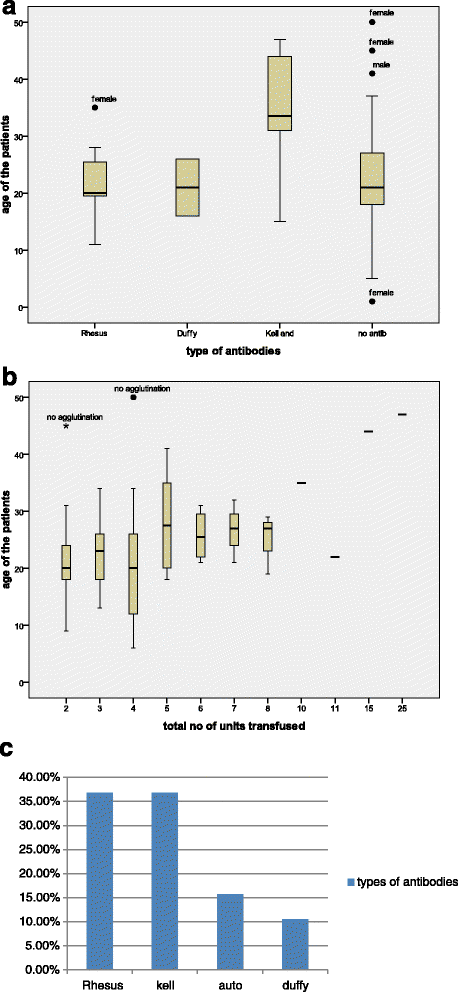
(图1:a. 输血患者年龄与抗体类型分布;b. 输血次数与年龄的关联;c. 抗体类型的频率分布)
