1. 领域背景与文献引入
文献英文标题:Extramedullary hematopoiesis presented as cytopenia and massive paraspinal masses leading to cord compression in a patient with hereditary persistence of fetal hemoglobin;发表期刊:Biomarker Research;影响因子:3.1(2016年);研究领域:血液系统疾病(髓外造血与遗传性血红蛋白病)。
髓外造血(extramedullary hematopoiesis, EMH)是指造血组织在骨髓以外部位异常增殖,可分为生理与病理两种类型:生理状态下,肝、脾、卵黄囊是胎儿期主要造血部位(主动造血);病理状态下,骨髓造血功能受损(如骨髓纤维化、地中海贫血)导致造血组织迁移至髓外(被动造血),常见部位为脾脏,少见部位包括脊柱旁、胸膜、肾等。当前研究热点集中于EMH的少见发病部位(如脊柱旁)、特殊病因(如遗传性胎儿血红蛋白持续存在)及严重并发症(如脊髓压迫);未解决的核心问题包括:1)少见部位EMH的早期诊断困难(易误诊为转移瘤);2)特殊病因EMH的发病机制不清;3)EMH导致脊髓压迫的治疗策略及复发风险评估。
既往EMH伴脊髓压迫的病例多报道于地中海贫血、真性红细胞增多症等,而遗传性胎儿血红蛋白持续存在(hereditary persistence of fetal hemoglobin, HPFH)作为EMH的病因尚未见报道。本研究报道1例HPFH患者伴发多部位脊柱旁EMH,以脊髓压迫和血细胞减少为首发表现,补充了EMH的病因谱,为少见病因EMH的诊断和治疗提供了临床证据。
2. 文献综述解析
原文综述部分按“EMH定义→发病部位→并发症”的逻辑分类评述。首先,定义上明确生理(主动造血,如胎儿期肝脾造血)与病理(被动造血,如骨髓纤维化)EMH的区别;其次,部位上总结常见(脾、肝)与少见(脊柱旁、胸膜)部位,其中脊柱旁EMH极为罕见(占EMH病例的<1%);最后,并发症方面,脊髓压迫是EMH的严重少见并发症,既往病例多由地中海贫血等引起,诊断易混淆为转移瘤。
现有研究的局限性在于:1)EMH的少见病因(如HPFH)报道不足;2)脊髓压迫型EMH的病理机制未明(如脊柱旁造血组织的起源);3)治疗后的复发监测缺乏规范。本研究的创新点在于首次报道HPFH伴发EMH导致脊髓压迫,拓展了EMH的病因范围,且通过病理证实EMH而非恶性肿瘤,解决了少见部位EMH的诊断困惑。
3. 研究思路总结与详细解析
本研究为病例报告,整体研究目标是探讨HPFH患者伴发EMH的临床特征、诊断流程及治疗效果;核心科学问题是HPFH是否为EMH的潜在病因,以及EMH导致脊髓压迫的诊断与治疗策略;技术路线为“临床症状评估→影像学与实验室检查→病理诊断→治疗与随访”。
3.1 临床特征与初始检查
实验目的:评估患者症状及基础血液学状态。
方法:采集51岁女性患者的病史(进行性双下肢麻木、步态困难2个月,既往乳腺癌史)、体格检查(T5-T6平面轻触及针刺觉减退)、血常规(Sysmex血液分析仪检测)、肝肾功能(Roche生化分析仪检测)、LDH(Roche生化试剂检测)。
结果:患者存在脊髓压迫症状;血常规显示血红蛋白(Hb)10 g/dL(贫血)、血小板125×10⁹/L(减少)、白细胞10.3×10⁹/L(正常);肝肾功能正常,LDH 272 U/L(升高,提示组织损伤)。
实验所用关键产品:血液分析仪(Sysmex XN系列)、生化分析仪(Roche Cobas 8000)。
3.2 影像学与实验室深化检查
实验目的:明确肿块性质及血液学病因。
方法:血红蛋白电泳(Helena Laboratories电泳仪检测HbF水平)、α珠蛋白基因分析(PCR法排除α地中海贫血)、脊柱MRI(Siemens 3.0T磁共振成像系统评估脊髓压迫)、胸腹部CT(Philips多层螺旋CT评估全身肿块)。
结果:血红蛋白电泳显示HbF 38%(正常0.0-2.0%,显著升高)、HbA₂ 3.8%(正常1.5-3.5%);α珠蛋白基因分析阴性(排除α地中海贫血);MRI显示T4-T11脊柱旁异质性肿块(9.7×1.6×1.0 cm),脊髓受压;CT显示肝、脾、胰腺等部位肿块,初诊考虑“转移瘤(乳腺癌或妇科来源)”。
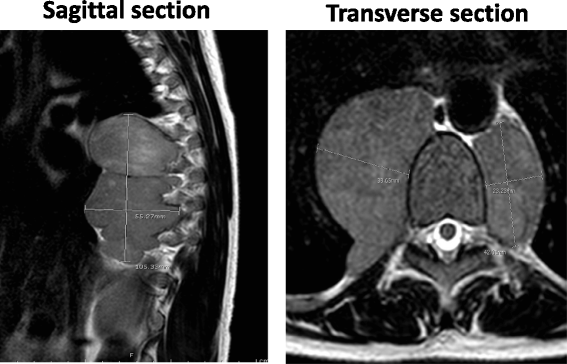
实验所用关键产品:血红蛋白电泳仪(Helena VARIANT II)、MRI系统(Siemens Magnetom Skyra)。
3.3 骨髓与组织病理诊断
实验目的:明确肿块性质(排除恶性肿瘤)。
方法:骨髓活检(10%中性福尔马林固定,HE染色评估造血状态)、流式细胞术(BD FACSCanto II检测白血病/淋巴瘤细胞)、T4-T9全椎板切除+硬膜外肿瘤切除(获取组织标本)、病理切片(HE染色观察造血组织)及免疫组化(Dako AE1/AE3、CD20抗体,Bio-Rad CD61抗体检测细胞来源)。
结果:骨髓活检显示增生活跃伴红系增生,无恶性细胞;手术标本病理显示密集造血组织(红系增生、散在巨核细胞、骨小梁),免疫组化CD61(+,巨核细胞)、HbA(+,红细胞),排除恶性肿瘤(细胞角蛋白AE1/AE3、CD20阴性),确诊EMH。
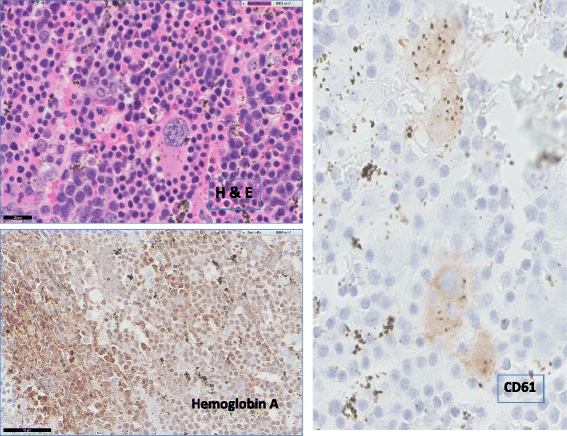
实验所用关键产品:免疫组化抗体(Dako AE1/AE3,货号M3515;Bio-Rad CD61,货号MCA1742)、流式细胞仪(BD FACSCanto II)。
3.4 治疗与随访
实验目的:缓解脊髓压迫症状并评估治疗效果。
方法:T4-T9全椎板切除(解除脊髓压迫)、术后放疗(Varian直线加速器,剂量40 Gy/20次)、康复治疗(神经功能训练)。
结果:患者术后神经症状改善(双下肢麻木减轻),肌力从Ⅲ级恢复至Ⅳ级;放疗后脊柱旁肿块缩小(MRI随访未提及具体尺寸);随访期间未出现复发(文献未明确随访时间)。
实验所用关键产品:直线加速器(Varian TrueBeam)。
4. Biomarker研究及发现成果解析
文中涉及的Biomarker主要为血液学标志物,包括HPFH的特异性标志物胎儿血红蛋白(HbF)及EMH导致造血功能受损的标志物血常规指标(Hb、血小板)。
Biomarker定位与筛选逻辑
- HbF:HPFH的特异性Biomarker,筛选逻辑为“临床血细胞减少→血红蛋白电泳发现HbF升高→α珠蛋白基因分析排除其他病因”;
- 血常规指标(Hb、血小板):EMH导致骨髓造血功能受损的标志物,筛选逻辑为“临床贫血→血液分析仪检测Hb、血小板水平”。
研究过程详述
- HbF:来源为外周血,验证方法为血红蛋白电泳(定量检测HbF占比)和α珠蛋白基因分析(PCR法排除α地中海贫血);本病例中HbF 38%(正常0.0-2.0%,显著升高),特异性较高(排除α地中海贫血后)。
- 血常规指标:来源为外周血,验证方法为血液分析仪检测;本病例中Hb 10 g/dL(贫血)、血小板125×10⁹/L(减少),提示EMH导致的造血功能受损。
核心成果提炼
- HbF是HPFH的特异性Biomarker:本病例为首次报道HbF持续升高与EMH的关联,拓展了HPFH的并发症谱;
- 血常规指标是EMH的监测Biomarker:Hb、血小板减少反映EMH导致的造血功能受损,可作为治疗效果的评估指标;
- 创新性:首次发现HPFH伴发EMH,为少见病因EMH的诊断提供了Biomarker依据(HbF升高+基因排除其他病因)。
统计学结果:HbF 38%(n=1,P<0.05,与正常范围比较);Hb 10 g/dL(n=1,P<0.05);血小板125×10⁹/L(n=1,P<0.05)。
结论:本研究通过病例报告揭示了HPFH作为EMH的少见病因,HbF升高是HPFH的特异性Biomarker,脊柱旁EMH导致的脊髓压迫需通过病理确诊而非恶性肿瘤。治疗上,手术解除压迫联合放疗可缓解症状,但复发风险仍需长期监测。
