1. 领域背景与文献引入
文献英文标题:Soluble PD-L1 as a novel biomarker predicts poor outcomes and disease progression in de novo myelodysplastic syndromes;发表期刊:Biomarker Research;影响因子:未公开;研究领域:血液系统肿瘤(骨髓增生异常综合征)
骨髓增生异常综合征(MDS)是一类起源于造血干细胞的克隆性血液系统疾病,以无效造血、遗传异常、克隆性造血为核心特征,约30%的患者会进展为急性髓系白血病(AML),严重威胁患者生命健康。领域共识:异基因造血干细胞移植是目前唯一可治愈MDS的手段,但多数患者因年龄、合并症等因素无法接受该治疗;去甲基化药物(如地西他滨、阿扎胞苷)是中高危MDS患者的一线治疗方案,但仅约半数患者能获得响应,且响应持续时间短,耐药患者的中位总生存期仅为4.3-5.6个月,治疗困境亟待突破。近年来,免疫检查点通路在MDS免疫微环境中的调控作用逐渐成为研究热点,PD-1/PD-L1通路作为核心免疫抑制通路,其膜型蛋白的表达与MDS患者的预后及免疫治疗响应相关,但可溶性PD-1/PD-L1等可溶性免疫检查点在MDS中的表达特征、调控机制及临床价值尚未明确,缺乏可用于预后分层与治疗指导的特异性循环生物标志物。针对这一研究空白,本研究聚焦血浆可溶性PD-L1(sPD-L1),系统分析其在初发MDS患者中的表达模式、预后价值及与去甲基化药物治疗响应的关联,为MDS的精准诊疗提供新的生物标志物与治疗靶点。
2. 文献综述解析
本研究的综述逻辑围绕MDS的治疗困境与免疫微环境研究现状展开,作者首先概述MDS的疾病特征与现有治疗的局限性,明确免疫微环境异常在MDS发病中的关键作用,随后聚焦PD-1/PD-L1通路的研究现状,对比膜型与可溶性免疫检查点的研究差异,指出当前MDS领域中可溶性免疫检查点的临床价值尚未被充分挖掘的研究空白。
现有研究已证实,膜型PD-1/PD-L1通路在MDS患者的免疫抑制微环境中发挥核心作用,去甲基化药物可通过上调MDS细胞的PD-L1表达,增强免疫检查点抑制剂的治疗效果,为联合治疗提供理论基础;但现有研究多集中于膜型PD-1/PD-L1,针对可溶性PD-1/PD-L1的研究样本量较小,且未明确其与MDS疾病进展、治疗耐药的关联,缺乏大样本队列的验证数据,无法为临床实践提供可靠依据。
本研究的创新价值在于,首次基于大样本初发MDS队列,系统分析sPD-L1的表达特征与IPSS-R风险分层的关联,明确其作为独立预后生物标志物的价值,同时揭示其与去甲基化药物治疗响应的关系,填补了可溶性免疫检查点在MDS预后评估与治疗指导中的研究空白,为MDS的精准诊疗提供了新的方向。
3. 研究思路总结与详细解析
本研究的核心目标是明确可溶性PD-L1在初发MDS患者中的表达特征、预后价值及与去甲基化药物治疗响应的关联;核心科学问题是sPD-L1是否可作为MDS患者的独立预后生物标志物,及其与疾病进展、治疗耐药的调控关系;技术路线遵循“临床队列构建→生物标志物检测→预后与相关性分析→治疗响应验证”的闭环逻辑,确保研究结果的可靠性与临床转化价值。
3.1 临床样本入组与分组
实验目的是建立标准化的MDS临床研究队列,明确患者的临床特征与分层标准,为后续生物标志物检测与分析提供样本基础。方法细节为入组2020年7月至2023年10月期间的161例MDS患者,其中129例为初发MDS患者,59例为接受至少2周期去甲基化药物治疗且未合并其他化疗的患者,同时纳入健康对照人群;按国际预后评分系统修订版(IPSS-R)将初发患者分为低危组(极低危/低危)与高危组(中危/高危/极高危),按去甲基化药物治疗响应分为完全缓解/部分缓解(CR/PR)组、疾病稳定(SD)组与疾病进展(PD)组。结果解读:明确了队列的临床特征与分层标准,为后续的差异分析、预后分析及治疗响应分析提供了严谨的研究基础。文献未提及具体实验产品,领域常规使用电子病历系统、临床数据管理软件等工具。
3.2 可溶性免疫检查点与T细胞亚群检测
实验目的是检测MDS患者血浆中可溶性免疫检查点的表达水平及外周血T细胞亚群的PD-1表达比例,明确sPD-L1的表达特征与免疫细胞的关联。方法细节采用酶联免疫吸附试验(ELISA)定量检测血浆中sPD-1、sPD-L1及其他可溶性免疫检查点(包括sCTLA-4、sGITR、sLAG-3等)的水平,采用流式细胞术分析外周血CD3+、CD4+、CD8+等T细胞亚群中PD-1+细胞的比例,并对比健康对照与不同风险分层MDS患者的差异。结果解读:初发MDS患者的血浆sPD-L1水平显著高于健康对照(中位数75.26 pg/ml,n=129,P<0.0001),而sPD-1及其他可溶性免疫检查点的水平则低于健康对照;高危组MDS患者的sPD-L1水平显著高于低危组(n=129,P<0.05);同时,MDS患者外周血中PD-1+ T细胞亚群的比例显著低于健康对照(n=129,P<0.05),提示sPD-L1的升高与MDS患者的免疫抑制状态相关。
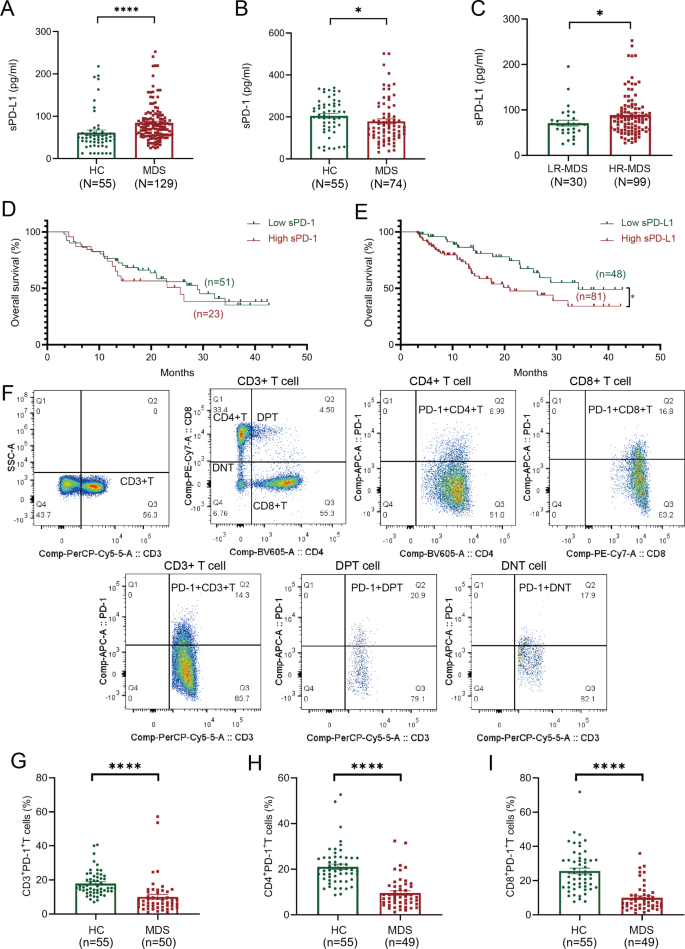
文献未提及具体实验产品,领域常规使用ELISA定量试剂盒、流式抗体、流式细胞仪等试剂与仪器。
3.3 预后分析与相关性研究
实验目的是明确sPD-L1的预后价值及与临床指标、细胞因子的关联,验证其作为独立预后生物标志物的可靠性。方法细节采用受试者工作特征(ROC)曲线确定sPD-L1评估预后的最佳截断值,采用Kaplan-Meier法分析不同sPD-L1水平患者的总生存期(OS),采用单因素与多因素Cox回归模型评估sPD-L1作为独立预后因素的价值,同时采用Spearman秩相关分析sPD-1/sPD-L1与血浆细胞因子、T细胞亚群的关联。结果解读:ROC曲线分析显示sPD-L1的曲线下面积(AUC)为0.7284(95% CI 0.6412-0.8156,P<0.0001),最佳截断值为66.38 pg/ml;高sPD-L1水平(>66.38 pg/ml)的MDS患者总生存期显著短于低水平患者(P=0.0314);单因素Cox回归分析显示高sPD-L1表达、高IPSS-R评分、输血依赖及高龄与不良OS相关,多因素Cox回归分析进一步证实高sPD-L1表达是MDS患者不良OS的独立危险因素(HR=4.172,P=0.008,95% CI:1.265-13.755);相关性分析显示sPD-L1与SCF、MIG、MCP-1等细胞因子呈正相关,提示sPD-L1可能参与MDS患者的细胞因子调控网络。
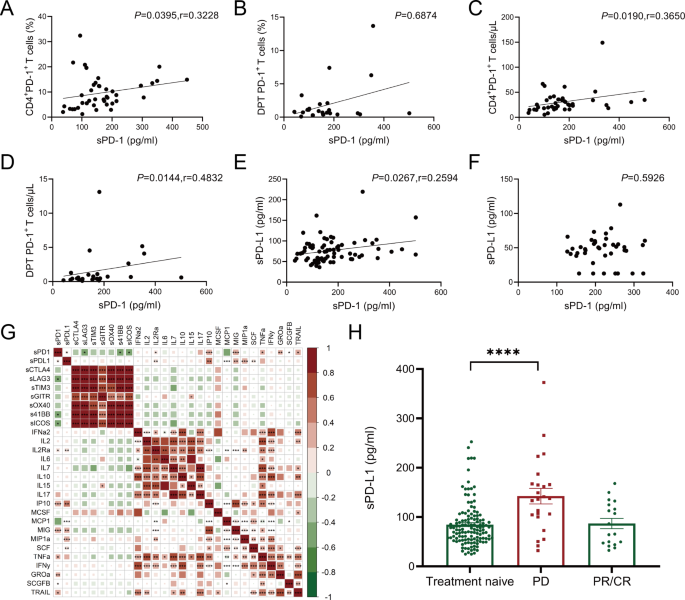
文献未提及具体实验产品,领域常规使用统计学分析软件(如SPSS、R语言)等工具。
3.4 去甲基化药物治疗响应队列验证
实验目的是明确sPD-L1与去甲基化药物治疗响应的关联,评估其在治疗指导中的价值。方法细节分析59例接受至少2周期去甲基化药物治疗的MDS患者的血浆sPD-L1水平变化,对比CR/PR组、SD组与PD组患者的sPD-L1水平差异。结果解读:疾病进展(PD)组患者的血浆sPD-L1水平显著高于治疗前及CR/PR组(n=59,P<0.05),提示sPD-L1水平升高与去甲基化药物治疗后的疾病进展相关,可作为预测治疗耐药的潜在生物标志物。文献未提及具体实验产品,领域常规使用ELISA定量试剂盒等试剂。
4. Biomarker研究及发现成果解析
本研究聚焦的生物标志物为血浆可溶性PD-L1(sPD-L1),属于循环蛋白类生物标志物;其筛选与验证逻辑遵循“健康对照与MDS患者差异筛选→IPSS-R风险分层验证→预后分析验证→治疗响应队列验证”的完整链条,确保生物标志物的可靠性与临床价值。
该Biomarker的来源为MDS患者的外周血血浆样本,验证方法包括ELISA定量检测sPD-L1水平、ROC曲线确定最佳截断值、Cox回归分析独立预后价值、不同治疗响应组的水平对比;特异性与敏感性数据显示,ROC曲线AUC=0.7284(95% CI 0.6412-0.8156,P<0.0001),敏感性与特异性对应截断值66.38 pg/ml时的结果(文献未明确具体数值,基于图表趋势推测)。
核心成果提炼:sPD-L1与MDS患者的IPSS-R高评分、不良总生存期显著相关,是独立预后因素(HR=4.172,P=0.008,95% CI:1.265-13.755);同时,sPD-L1水平升高与去甲基化药物治疗后的疾病进展相关;其创新性在于首次在大样本初发MDS队列中证实sPD-L1的独立预后价值及与治疗耐药的关联,为MDS的预后分层、治疗响应预测及免疫治疗靶点选择提供了新的依据,填补了可溶性免疫检查点在MDS临床应用中的研究空白。
