1. 领域背景与文献引入
文献英文标题:Splenomegaly in de novo acute myeloid leukemia is associated with ASXL1 mutations together with a distinct clinical and gene expression profile;发表期刊:Biomarker Research;影响因子:未公开;研究领域:急性髓系白血病(AML)分子标志物与临床表型关联研究。
急性髓系白血病是成人最常见的急性白血病类型之一,脾肿大作为其常见临床表型,发生率在10%–40%之间,近年来被证实与较差的预后密切相关。领域共识:小鼠模型研究显示,额外性梳状样1(ASXL1)基因功能缺失会导致脾体积显著增大,原因是髓系细胞向脾脏浸润增加,提示ASXL1可能在AML脾肿大的发生中发挥关键作用。然而,目前针对初发AML伴脾肿大患者的生物学特征、分子突变谱及基因表达模式的研究仍较为有限,缺乏对该类患者独特临床表型与分子标志物关联的系统分析。因此,本研究旨在通过对58例初发AML伴脾肿大患者的队列研究,解析ASXL1突变的发生情况及其与临床参数、基因表达谱的关联,填补这一研究空白。
2. 文献综述解析
文献综述部分的核心评述逻辑围绕“脾肿大在AML中的临床意义→动物模型中ASXL1与脾肿大的机制关联→临床研究缺口”展开。作者首先总结现有研究结论:脾肿大在AML中的发生率为10%–40%,且与较差的预后相关;小鼠模型中ASXL1功能缺失会导致脾脏结构紊乱、髓系细胞浸润增加,明确了ASXL1在维持脾脏正常功能中的作用。同时,作者指出现有研究的局限性:多数研究聚焦于动物模型或非初发AML患者,缺乏对初发AML伴脾肿大患者的分子特征及临床表型关联的深入分析。
在此基础上,本研究的创新价值得以凸显:首次以58例初发AML伴脾肿大患者为研究对象,系统分析ASXL1突变的发生频率、与其他髓系相关基因的共突变模式,以及突变对临床参数和基因表达谱的影响,为该类患者的精准分型和治疗提供了全新的分子依据。
3. 研究思路总结与详细解析
本研究的整体框架为“队列构建→突变检测→临床关联→基因表达分析”:研究目标是探讨初发AML伴脾肿大患者中ASXL1突变的特征及与临床、基因表达谱的关联;核心科学问题是ASXL1突变是否为初发AML伴脾肿大的关键分子标志物,及其如何影响临床表型和基因表达;技术路线遵循“患者纳入→分子检测→数据关联→机制推测”的闭环。
3.1 患者队列构建与脾肿大评估
实验目的:纳入初发AML伴脾肿大患者,评估其临床及细胞形态学特征。
方法细节:回顾性纳入2005年至2022年某机构诊断为初发AML的患者,通过影像学及临床检查筛选出58例伴脾肿大的患者(占同期初发AML患者的10.4%),并通过骨髓涂片染色评估细胞形态学特征。
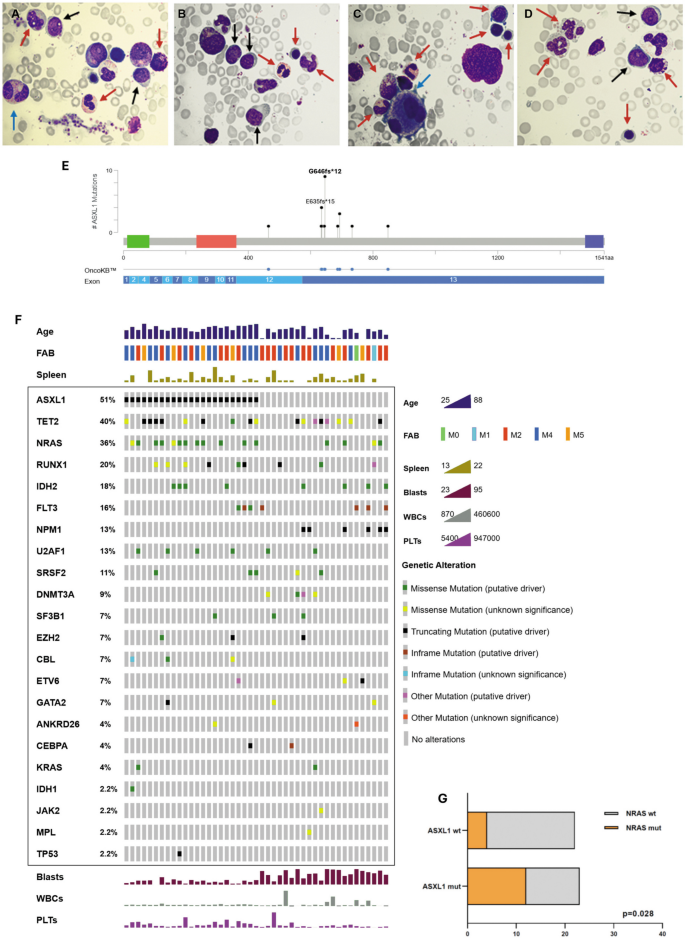
结果解读:细胞形态学显示,所有患者骨髓中均存在原始细胞,同时伴随一定程度的髓系和红系成熟(如可见成熟单核细胞、中性粒细胞及晚幼红细胞),这一特征在本队列中为反复出现的细胞形态学标志(图1A-D)。
产品关联:文献未提及具体实验产品,领域常规使用骨髓涂片染色试剂(如瑞氏-吉姆萨染液)、光学显微镜等。
3.2 ASXL1突变检测与分子特征分析
实验目的:检测初发AML伴脾肿大患者中ASXL1突变及其他髓系相关基因的突变情况。
方法细节:采用靶向测序技术检测26个髓系肿瘤常见突变基因(如TET2、NRAS、NPM1等),分析ASXL1突变的类型、频率及共突变模式。
结果解读:ASXL1是本队列中最常见的突变基因(23/58,40%),突变类型以截断突变为主(20例移码插入/缺失、3例无义突变),主要影响外显子12和13,可导致ASXL1蛋白C端PHD结构域缺失,增强BAP1去泛素化酶活性(图1E)。共突变分析显示,ASXL1突变患者中NRAS突变频率显著高于ASXL1野生型患者(52% vs 18%,p=0.028),提示两者可能存在协同致白血病作用(图1F-G)。
产品关联:文献未提及具体实验产品,领域常规使用二代测序试剂盒(如Illumina TruSight Myeloid Panel)、测序仪(如Illumina NovaSeq)等。

3.3 临床参数与ASXL1突变的关联分析
实验目的:分析ASXL1突变与患者临床参数的相关性。
方法细节:将患者分为ASXL1突变组(23例)和ASXL1野生型组(35例),比较两组的年龄、白细胞计数(WBC)、血小板计数(PLT)、骨髓原始细胞比例等临床指标。
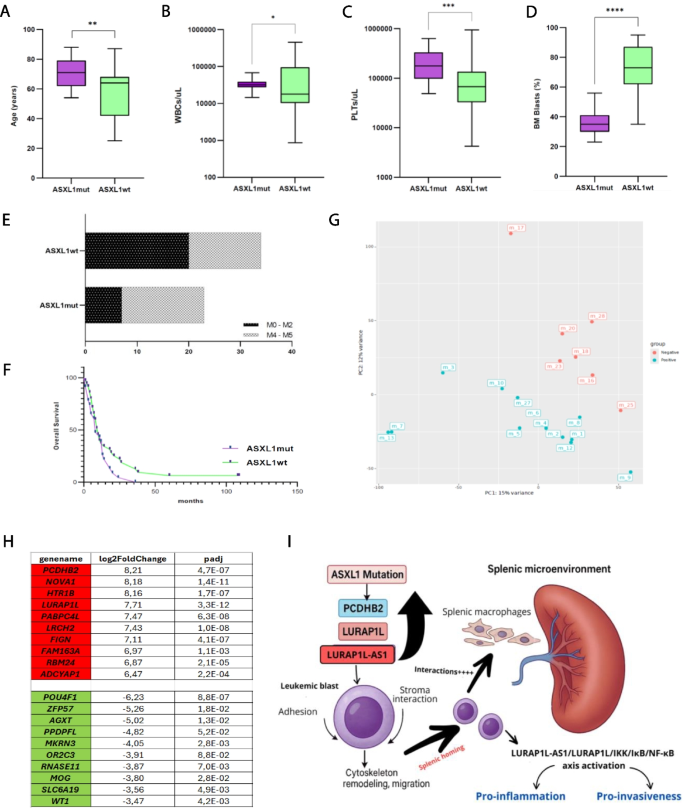
结果解读:ASXL1突变组患者年龄显著大于野生型组(71岁 vs 64岁,p=0.003);WBC计数更高(31970/uL vs 17810/uL,p=0.044);PLT计数显著更高(177700/uL vs 67700/uL,p=0.0006);骨髓原始细胞比例显著更低(36.4% vs 72.1%,p=0.002)(图2A-D)。
产品关联:文献未提及具体实验产品,领域常规使用血常规分析仪(如Sysmex XN系列)、骨髓细胞计数仪等。
3.4 基因表达谱分析
实验目的:比较ASXL1突变与野生型患者的基因表达差异,寻找潜在的功能基因。
方法细节:选取13例ASXL1突变患者和7例ASXL1野生型患者(4例伴脾肿大、3例不伴脾肿大),提取RNA进行高通量测序,通过主成分分析(PCA)和差异表达基因(DEGs)分析筛选特征基因。
结果解读:PCA结果显示两组样本的基因表达谱存在明显分离(图2G);DEGs分析显示,PCDHB2基因在ASXL1突变组中上调最显著(Log2FC=8.211,p-adjusted=4.74e-07),LURAP1L(长链非编码RNA LURAP1L-AS1的宿主基因)和LURAP1L-AS1也显著上调(分别为7.71倍和7.97倍)(图2H)。这些基因均参与细胞黏附、迁移及细胞-基质相互作用,推测可能与ASXL1突变白血病细胞向脾脏浸润有关。
产品关联:文献未提及具体实验产品,领域常规使用RNA提取试剂盒(如Qiagen RNeasy Mini Kit)、RNA测序文库构建试剂盒(如Illumina TruSeq Stranded mRNA Library Prep Kit)等。

4. Biomarker 研究及发现成果解析
Biomarker 定位与筛选逻辑
本研究涉及的Biomarker包括ASXL1突变(分子突变标志物)、PCDHB2(蛋白编码基因标志物)、LURAP1L/LURAP1L-AS1(基因/长链非编码RNA标志物)。筛选与验证逻辑遵循“队列纳入→突变检测→临床关联→基因表达验证”的完整链条:首先通过患者队列筛选出伴脾肿大的初发AML患者,检测ASXL1突变;然后关联临床参数验证其与临床表型的相关性;最后通过RNA测序验证差异表达基因作为潜在Biomarker的价值。
研究过程详述
- ASXL1突变:来源为患者骨髓样本,检测方法为靶向测序。结果显示其在初发AML伴脾肿大患者中的突变频率为40%,且与年龄(71岁 vs 64岁,p=0.003)、WBC(31970/uL vs 17810/uL,p=0.044)、PLT(177700/uL vs 67700/uL,p=0.0006)及骨髓原始细胞比例(36.4% vs 72.1%,p=0.002)显著相关。
- PCDHB2、LURAP1L/LURAP1L-AS1:来源为患者RNA样本,检测方法为高通量测序。结果显示这些基因在ASXL1突变组中显著上调,其中PCDHB2的Log2FC为8.211(p-adjusted=4.74e-07),LURAP1L和LURAP1L-AS1分别上调7.71倍和7.97倍。
核心成果提炼
- ASXL1突变:是初发AML伴脾肿大患者的关键分子标志物,与独特的临床表型(年长、高WBC、高PLT、低骨髓原始细胞)相关,且常与NRAS共突变(p=0.028),为该类患者的精准分型提供了分子依据。
- PCDHB2、LURAP1L/LURAP1L-AS1:是ASXL1突变组的特征性差异表达基因,可能通过调控细胞黏附与迁移参与白血病细胞的脾浸润,为理解AML脾肿大的分子机制提供了新的靶点。
本研究的创新性在于首次系统报道了初发AML伴脾肿大患者中ASXL1突变的特征及与临床、基因表达谱的关联,为该类患者的精准诊断和治疗提供了重要的分子依据。
