1. 领域背景与文献引入
文献英文标题:The burden of Gastric Cancer and possible risk factors from 1990 to 2021, and projections until 2035: findings from the Global Burden of Disease Study 2021;发表期刊:Biomarker Research;影响因子:未公开;研究领域:胃癌流行病学与全球疾病负担。
胃癌是全球第五大常见恶性肿瘤,2018年占所有癌症死亡的8.2%,其高发病率和死亡率使其成为重大公共卫生挑战。东亚地区(如中国、日本、韩国)因幽门螺杆菌感染率高、高盐饮食等因素,长期承担全球约三分之二的胃癌病例,但此前针对胃癌负担的研究多局限于特定国家或地区,数据覆盖不全且缺乏最新时间趋势分析。此外,COVID-19疫情对胃癌筛查、诊断的干扰可能加剧疾病负担,但相关研究尚未充分展开。现有研究虽提及高盐饮食、吸烟等危险因素,但对其年龄分层和地理差异的贡献仍不明确。在此背景下,本研究基于全球疾病负担(GBD)2021数据库,系统分析1990-2021年全球胃癌负担的时间-地理模式,评估吸烟、高盐饮食的贡献,并预测2022-2035年趋势,为制定靶向预防策略提供科学依据。
2. 文献综述解析
作者对现有研究的评述逻辑围绕“胃癌负担的区域局限性、数据缺陷、危险因素分析不足”展开:其一,现有研究多聚焦于东亚等高发地区,对低社会人口指数(SDI)地区的覆盖不足,导致发展中国家的胃癌负担被低估;其二,现有研究多使用传统统计模型(如泊松回归)预测趋势,精度有限;其三,危险因素分析多关注幽门螺杆菌感染,但GBD数据库中该因素数据缺失,且吸烟、高盐饮食的年龄分层贡献未被充分解析。
现有研究的核心结论包括:胃癌发病率在发达国家(如美国、日本)呈下降趋势,主要归因于饮食结构改善(减少盐渍食品摄入)和幽门螺杆菌感染率下降;低SDI地区因医疗资源匮乏,胃癌诊断率低,负担被严重低估。但现有研究的局限性在于:未覆盖COVID-19期间的负担变化,未明确危险因素的年龄分层差异,缺乏全球范围内的最新时间趋势分析。
本研究的创新价值在于:① 使用GBD 2021最新数据,覆盖204个国家和地区,填补低SDI地区的数据空白;② 采用贝叶斯年龄-时期-队列(BAPC)模型提高趋势预测精度;③ 分析COVID-19期间胃癌负担的变化,并首次系统评估吸烟、高盐饮食的年龄分层及地理差异贡献。
3. 研究思路总结与详细解析
本研究以“全球胃癌负担的时间-地理模式及危险因素贡献”为核心科学问题,采用“数据获取→统计标准化→趋势分析→危险因素评估→未来预测”的闭环技术路线。研究目标是明确1990-2021年胃癌负担的变化趋势、地理差异及危险因素(吸烟、高盐饮食)的贡献,并预测2022-2035年的趋势。
3.1 数据来源与研究设计
实验目的是获取全球范围内胃癌的发病率、死亡率、残疾调整生命年(DALYs)及危险因素数据。方法细节:数据来自全球健康数据交换(GHDx)的GBD 2021数据库,覆盖204个国家和地区1990-2021年的胃癌数据,包括新发病例数、死亡数、DALYs,以及年龄标准化发病率(ASIR)、年龄标准化死亡率(ASDR)、年龄标准化DALY率(ASR)。社会人口指数(SDI)按0-1分为低、中低、中、中高、高五个 quintile,以反映地区经济和卫生水平。产品关联:文献未提及具体实验产品,领域常规使用GHDx查询工具获取GBD数据,使用Excel、R等软件进行数据整理。
3.2 统计分析方法
实验目的是消除人口年龄结构差异对负担评估的影响,并提高未来趋势预测的精度。方法细节:采用GBD标准人口计算ASIR、ASDR、ASR,以确保不同地区、时间的负担指标具有可比性;使用贝叶斯年龄-时期-队列(BAPC)模型预测2022-2035年的ASIR和ASDR,该模型通过整合年龄(个体年龄对疾病的影响)、时期(特定时间的社会因素影响)、队列(出生 cohort的共同暴露因素影响)效应,有效解决传统模型的过度拟合问题。产品关联:文献未提及具体实验产品,领域常规使用Stan、WinBUGS等贝叶斯统计软件实现BAPC模型,使用R包(如ggplot2、dplyr)进行数据可视化。
3.3 疾病负担趋势与地理差异分析
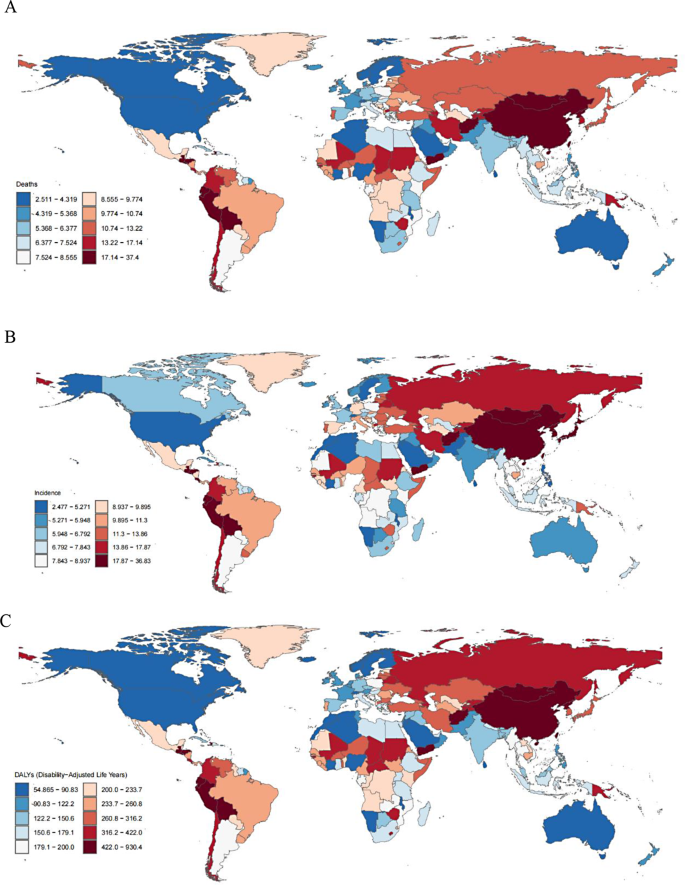
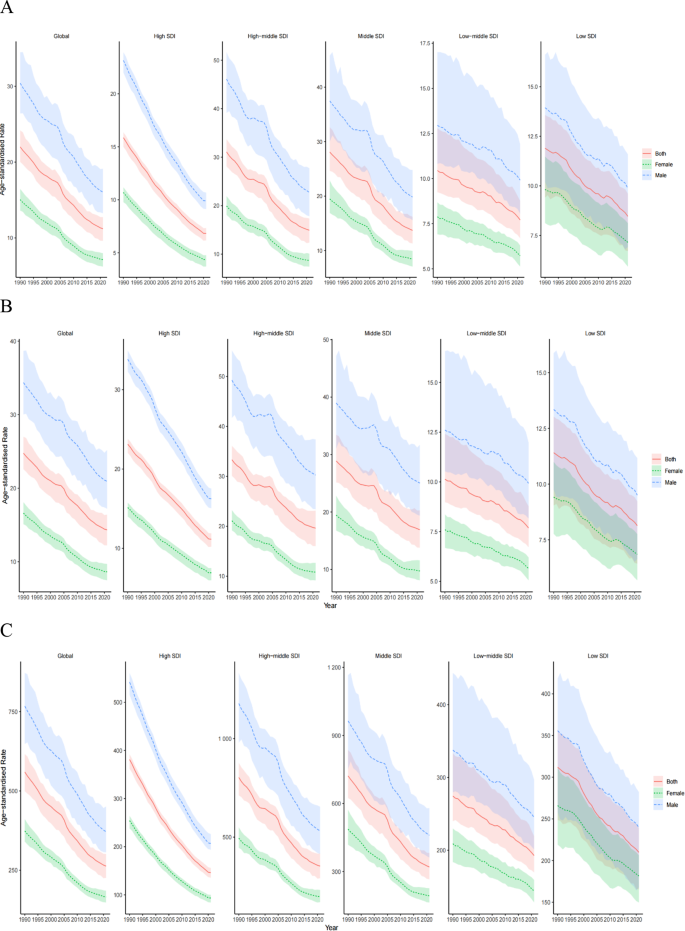
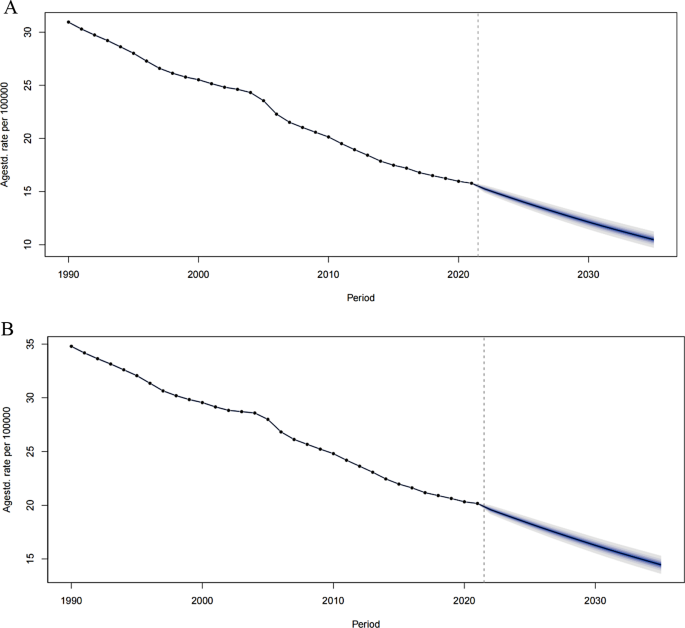
实验目的是呈现1990-2021年全球胃癌负担的时间变化和地理分布。结果解读:2021年全球胃癌新发病例达123万,死亡95.4万,DALYs 2278.7万;与1990年相比,ASIR下降42%(从49/10万降至35/10万),ASDR下降49%(从55/10万降至43/10万),ASR下降53%(从58/10万降至47/10万)。中高SDI quintile的负担最重(ASIR 19.62/10万、ASDR 14.93/10万),高SDI quintile最轻(ASIR 6.83/10万、ASDR 7.68/10万)。地理上,安第斯拉丁美洲(ASDR 21.33/10万)和东亚(21.26/10万)的死亡率最高,高收入北美(2.95/10万)最低;东亚的发病率(28.64/10万)居全球首位。男性的ASIR、ASDR、ASR均显著高于女性(如男性ASDR 14.93/10万 vs 女性6.83/10万)。COVID-19期间(2019-2021年),中高、中SDI地区的发病率、死亡率较全球平均水平增长更显著(如中高SDI地区发病率增加0.35%),而低SDI地区因医疗资源本就匮乏,负担继续下降但仍低于全球平均。
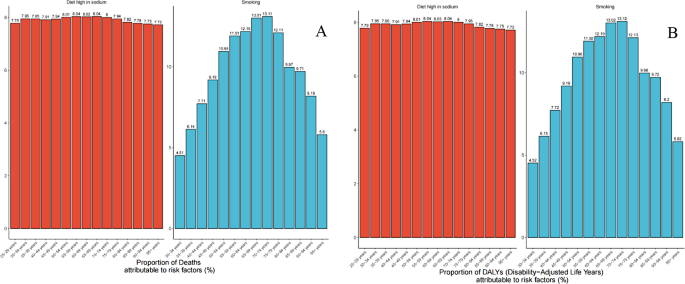
3.4 危险因素贡献分析
实验目的是明确吸烟、高盐饮食对胃癌负担的年龄分层和地理差异贡献。方法细节:通过GBD归因分数计算,评估两种危险因素导致的ASDR和ASR比例。结果解读:2021年,全球7.93%的ASDR、11.18%的ASR归因于吸烟;7.92%的ASDR、11.02%的ASR归因于高盐饮食。年龄分层上,吸烟的贡献在70-74岁组最高(ASDR占比15%),高盐饮食在55-59岁、65-69岁组最高(ASDR占比10%)。地理上,东亚(吸烟相关ASDR 14.28%)和高收入北美(12.1%)的吸烟负担最重,中欧(高盐饮食相关ASDR 13.5%)的高盐负担最重。
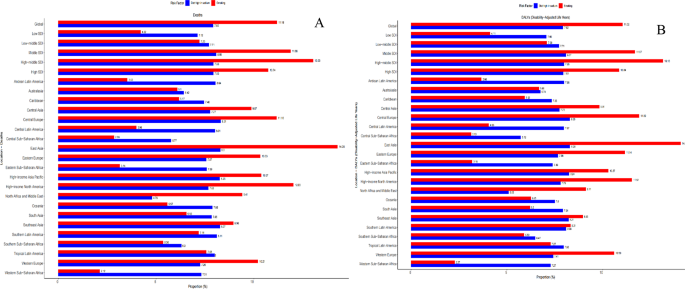
3.5 2022-2035年趋势预测
实验目的是预测未来胃癌负担的变化趋势。方法细节:使用BAPC模型对不同年龄组的ASIR、ASDR进行预测。结果解读:2022-2035年,全球ASIR、ASDR将继续下降,其中90-94岁、95+岁组的ASDR下降最显著(预计下降20%),70-74岁、75-79岁组的ASIR也将下降15%。这一趋势主要归因于全球SDI水平提升(饮食结构改善、医疗资源增加)和吸烟率下降。
4. Biomarker研究及发现成果解析
本研究聚焦于胃癌的人群水平流行病学分析,未涉及传统生物标志物(如循环miRNA、蛋白标志物、基因突变)的筛选、验证或应用。研究中使用的ASIR、ASDR、ASR等指标属于人群疾病负担的统计指标,而非指示个体疾病状态的生物标志物。
Biomarker定位
本研究未开展传统生物标志物研究,核心关注点是“人群层面的胃癌负担趋势及危险因素贡献”,通过统计指标反映不同地区、年龄组的疾病分布,但未探索可用于早期诊断、预后评估的生物指标。
研究过程详述
无传统生物标志物的筛选、检测或验证步骤。
核心成果提炼
本研究未产生生物标志物相关成果,但明确了全球胃癌负担的时间-地理模式及吸烟、高盐饮食的年龄分层贡献。例如,东亚地区需强化吸烟控制,中欧地区需针对性减少高盐饮食,为胃癌的公共卫生干预提供了人群层面的依据。
注:文中图片均来自原文献,用于辅助解析研究结果。
